Информация о беременности
Материал опубликован:
Обновлён:
Прегравидарная подготовка (ПП) — комплекс профилактических мероприятий, направленных на минимизацию рисков при реализации репродуктивной функции конкретной супружеской пары. ПП необходима обоим будущим родителям, поскольку и мужчина, и женщина в равной мере обеспечивают эмбрион генетическим материалом и совместно несут ответственность за здоровье ребёнка. Главная задача ПП — корригировать имеющиеся нарушения здоровья родителей с тем, чтобы пара вступила в гестационный период в наилучшем состоянии здоровья и полной психологической готовности.
Комплексное обследование супружеской пары:
Чтобы этапы прегравидарной подготовки вас не пугали, давайте изучим их поподробней и узнаем, что именно включает в себя обследование перед зачатием. Для начала пару осмотрит терапевт и определит, какие анализы понадобится сдать. Потом женщина отправится на дальнейшее обследование к гинекологу, а мужчина ― к андрологу.
Общее обследование пары:
- Осмотр у терапевта.
- Забор общих анализов (кровь/моча) и крови на биохимию.
- Диагностика хронических заболеваний и консультация у специалистов (эндокринолог, пульмонолог, кардиолог, стоматолог и др.).
- Идентификация группы крови для профилактики резус-конфликта у беременной женщины и у ее малыша после рождения.
- Сдача анализов на ВИЧ, сифилис, гепатит.
- Анализ на инфекции, передающиеся половым путем.
- Консультация в генетическом центре(по показаниям).
Бывают случаи, когда необходима помощь генетика:
- возраст женщины более 35 лет, у мужчины ― более 50 лет;
- мертворождение или пороки развития в прошлом;
- генетические заболевания в семье;
- кровные узы между супругами.
Обследование мужчины у врача-андролога:
Этапы прегравидальной подготовки обязательны для мужчины, даже если он чувствует себя совсем здоровым. Кроме процедур перечисленных выше, мужчинам рекомендуют сдать спермограмму, чтобы оценить активность и качество сперматозоидов. На репродуктивное здоровье сильно влияют стрессы, курение, алкоголь и малоподвижный образ жизни. Если обследование проводится на предмет «бесплодия», также определяется гормональный статус.
Обследование у женщин
Дополнительно женщине проводят ряд исследований:
- Полный гинекологический осмотр, включая кольпоскопию и взятие мазков на онкоцитологию, флору.
- УЗИ внутренних органов, чтобы исключить новообразования, эндометриоз, пороки развития репродуктивной функции
- Обследование гормонального фона, если присутствуют признаки нарушений: нерегулярный цикл, чаще редкие (олигоменорея), ожирение, признаки гиперандрогении( угревая болезнь, алопеция, гирсутизм)
- Коагулограмма – анализ на свертываемость крови.
- Комплексное обследование щитовидной железы под наблюдением эндокринолога: гомоны Т4, ТТГ и УЗ-диагностика. Скрытая форма гипотиреоза может вызывать спонтанный выкидыш или умственную отсталость у ребенка (кретинизм).
- Диагностика аутоиммунных нарушений.
Дотация витаминов и микроэлементов:
- Фолаты — обязательное назначение 400–800 мкг/сут. Для профилактики пороков нервной трубки, других пороков развития и осложнённого течения беременности всем без исключения женщинам.
- Йод. В йоддефицитных регионах (95%территории РФ) для профилактики эндемического кретинизма и врождённых заболеваний щитовидной железы у ребёнка в течение 3 месяцев до зачатия необходимо дополнительное назначение препаратов йода: женщинам — в дозе 250 мкг/сут, мужчинам —100 мкг/сут.
- Железо. Решение о дотации железа необходимо основывать на данных лабораторной оценки показателей красной крови и наличия железодефицитного состояния.
- Витамин D. Всем женщинам, готовящимся к зачатию, желательно получать витамин D в дозе 600–800 МЕ/сут.
- Поливитаминно-минеральные комплексы. Целесообразность дотации витаминов и микроэлементов в составе некоторых поливитаминно-минеральных комплексов в преконцепционный период и во время гестации доказана в ряде крупных исследований.
Нормальная беременность это одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений.
Нормальная беременность диагностируется при визуализации одного жизнеспособного эмбриона/плода (определяется сердцебиение эмбриона/плода) без пороков развития в полости матки при ультразвуковом исследовании (УЗИ) органов малого таза и плода.
Жалобы, характерные для нормальной беременности
1) Тошнота и рвота наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход (1,2).
2) Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
3) Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота). Или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
4) Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности (3–5). Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
5) Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Причинами развития запоров при беременности являются повышение концентрации прогестерона, снижение концентрации мотилина и изменение кровоснабжения и нейрогуморальной регуляции работы кишечника.
Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
6) Варикозная болезнь развивается у 20-40% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
7) Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
8) Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Рациональное питание, наряду с другими факторами (правильный режим, охрана труда, исключение стрессовых ситуаций и др.) является одним из основных условий благоприятного течения и исхода беременности, правильного развития плода и рождения здорового ребенка.
В первой половине беременности, когда плод еще мал, питание будущей матери не требует особых изменений. Во второй половине беременности потребность женщины в питательных веществах повышена, что обусловлено энергичным ростом плода. Учитывая, что в последние годы отмечается заметный рост числа аллергических заболеваний среди детей, беременной женщине рекомендуется ограничить прием продуктов, вызывающих аллергию (шоколад, какао, орехи, цитрусовые, кофе, грибы).
Следует особо подчеркнуть, что во время всего периода беременности женщине категорически запрещается употребление любых алкогольных напитков, в том числе и пива, так как даже небольшие дозы алкоголя крайне отрицательно сказываются на развитии плода, вызывают поражение его центральной нервной системы. Недопустимо также курение. Отрицательное действие никотина может проявиться в недонашивании беременности, рождении маловесных детей.
Очень важно соблюдать правильный режим питания. Рекомендуется 4- разовое питание, по возможности, в одни и те же часы. Суточный рацион при этом следует распределять неравномерно, предусматривая уменьшение пищевой нагрузки во второй половине дня. Так, завтрак должен в среднем содержать 30% суточной калорийности, обед – 40%, полдник – 10% и ужин – 20%. Мясные и рыбные блюда лучше употреблять в первой половине дня, молочные продукты – на ужин. Последний прием пищи должен быть не позднее, чем за 2 – 3 ч до сна. При токсикозах в первой половине беременности у женщин иногда бывает пониженный аппетит, а иногда и отвращение к пище (к мясу, рыбе и др.), тошнота, рвота. Учитывая это, надо разнообразить еду, подбирать такие блюда, которые вызывают аппетит. При наличии тошноты и рвоты рекомендуется уменьшить объем порций, увеличивая при этом число приемов пищи. После каждого приема пищи следует немного полежать.
При наличии запоров необходимо ввести в рацион хлеб из муки грубого помола, отруби, увеличить количество свежих овощей и фруктов.
Беременным женщинам со склонностью к повышению артериального давления и отекам целесообразно включать в диету продукты, способствующие выведению жидкости из организма – курагу, чернослив, отвар шиповника. Полезны также арбузы, капуста, свекла, черная смородина, абрикосы.
При снижении гемоглобина в крови в рацион беременной женщины широко включают продукты, богатые железом – печень, субпродукты, яйца, яблоки, персики, абрикосы, урюк, тыкву, томаты.
Беременной следует изменить распорядок дня таким образом, чтобы она чувствовала себя максимально комфортно. В первую очередь, это означает наличие достаточного времени на отдых. Начиная со второго триместра, следует стремиться, чтобы продолжительность суточного сна составляла не менее 9 ч в сутки, включая эпизод дневного сна. Учитывая повышение потребности в кислороде, будущей матери, особенно проживающей в городской местности, следует использовать любые возможности пребывания на природе. Во все времена года рекомендованы регулярные неутомительные пешие прогулки по 1–1,5 ч ежедневно и, по возможности, перед сном.
Боль внизу живота любого характера
Любая боль внизу живота: тянущая, ноющая, острая, схваткообразная, спазмы – это тревожный сигнал. Обязательно необходим осмотр врача и определение причины боли.
Кровяные выделения из половых путей
Подобные выделения, даже, если они очень скудные (коричневатого или розоватого цвета) могут быть признаком угрозы прерывания беременности или других опасных осложнений беременности. На поздних сроках это может быть симптомом отслойки плаценты Необходимо обратиться как можно скорее для осмотра врачом акушером-гинекологом, который проведет осмотр, при необходимости УЗИ и определяет причину, по которой появились такие симптомы.
Появление водянистых выделений
Такие выделения можно рассматривать как подтекание или даже излитие околоплодных вод. Если беременность доношенная и было диагностировано излитие, то роды могут произойти в ближайшие сутки. Поэтому такой симптом – повод для посещения врача акушера-гинеколога.
Слабое шевеление плода
Если заметили снижение активности плода (менее 10 движений плода в сутки) или, наоборот, очень бурное шевеление, это повод обратиться к врачу для установления причины изменения активности плода. При обращении врач акушер-гинеколог проводит тщательный осмотр, оценивает сердцебиение плода, при необходимости назначает дополнительную диагностику.
Обморок, сильная головная боль, отеки, повышение артериального давления, мелькание «мушек» перед глазами, судороги рук или ног
Перечисленные симптомы, особенно появившиеся внезапно, могут признаком грозного осложнения беременности – преэклампсии. Необходим срочный осмотр врача акушера-гинеколога и госпитализация для лечения в стационар.
Важно помнить! При повышении температуры тела и появлении симптомов вирусной инфекции (кашель, насморк) следует вызвать участкового врача-терапевта на дом.
При постановке на учет каждой беременной назначается обследование, которое важно пройти до 12 недель. Своевременное обследование позволит вовремя предотвратить осложнения беременности.
Обследование по протоколу «Нормальная беременность»
|
Наименование исследования |
1 триместр |
2 триместр |
3 триместр |
|
Направление на исследование уровня антител классов M, G к ВИЧ-1/2 и антигена p24 в крови |
1 визит |
Однократно |
|
|
Направление на определение антител к поверхностному антигену (HBsAg) вируса гепатита В в крови или определение антигена (HbsAg) вируса гепатита В в крови |
Однократно при 1-м визите |
Однократно |
|
|
Направление на определение суммарных антител классов М и G к вирусу гепатита С в крови |
Однократно при 1-м визите |
Однократно |
|
|
Направление на определение антител к бледной трепонеме в крови |
Однократно при 1-м визите |
Однократно |
|
|
Направление на определение антител класса G и класса M к вирусу краснухи в крови |
Однократно при 1-м визите |
||
|
Направление на определение антигена стрептококка группы В в отделяемом цервикального канала |
Однократно 35-37 |
||
|
Направление на микроскопическое исследование влагалищных мазков |
Однократно при 1-м визите |
Однократно |
|
|
Направление на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены |
Однократно при 1-м визите |
||
|
Направление на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) |
Однократно при 1-м визите |
||
|
Направление на определение антирезусных антител у резус- отрицательных женщин |
1 визит |
18-20 нед |
28 нед |
|
Направление на проведение общего (клинического) анализа крови |
Однократно при 1-м визите |
Однократно |
|
|
Направление на проведение биохимического анализа крови(АЛТ,АСТ, общ белок, билирубин общ и прям мочевиа,креатинин, глюкоза |
Однократно при 1-м визите |
Однократно |
|
|
Направление на определение нарушения углеводного обмена (определение уровня глюкозы или гликированного гемоглобина (HbA1c) в венозной крови) натощак |
Однократно при 1-м визите |
||
|
Направление на проведение ПГТТ |
Однократно при 1-м визите в группе высокого риска ГСД, если нет нарушения углеводного обмена |
Однократно при 1-м визите в случае 1-го визита во 2-м триметре в группе высокого риска ГСД если нет нарушения углеводного обмена, или в 24-28 недель в группе низкого риска ГСД, если нет нарушения углеводного обмена |
|
|
Направление на проведение коагулограммы(АЧТВ, фибриноген, ПВ) |
Однократно при 1-м визите |
||
|
Направление на исследование уровня ТТГ |
Однократно при 1-м визите |
||
|
Направление на проведение общего (клинического) анализа мочи |
|||
|
Направление на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) |
При 1-м визите на любом сроке беременности, если с момента последнего исследования прошло более 3-х лет при отрицательном ВПЧ-статусе и нормальных данных предыдущих цитологических исследований (NILM), или если с момента последнего исследования прошло более 1 года при положительном или неизвестном ВПЧ-статусе, или хотя бы одном патологическом предыдущем цитологическом исследовании (ASCUS, LSIL, HSIL) вне зависимости от проведения терапии в анамнезе |
||
|
Направление на пренатальный биохимический скрининг |
В 11-13 недель: РАРР-А и β- субъединица ХГЧ |
||
Лабораторные методы обследования
- Рекомендовано направлять беременную пациентку на исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека-1/2 (далее – ВИЧ) и антигена p24 (Human immunodeficiency virus HIV 1/2 + Agp24) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител к поверхностному антигену (HBsAg) вируса гепатита B (Hepatitis B virus) в крови или определение антигена (HbsAg) вируса гепатита B (Hepatitis B virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение суммарных антител классов M и G (anti-HCV IgG и anti-HCV IgM) к вирусу гепатита C (Hepatitis C virus) в крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение антител класса G (IgG) и класса M (IgM) к вирусу краснухи (Rubella virus) в крови однократно при 1-м визите в 1-м или 2-м триместрах беременности.
- Рекомендовано направлять беременную пациентку на определение антигена стрептококка группы B (S. agalactiae) в отделяемом цервикального канала в 35-37 недель беременности.
- Рекомендовано направлять беременную пациентку на микроскопическое исследование влагалищных мазков при 1-м визите и в 3-м триместре беременности, включая микроскопическое исследование отделяемого женских половых органов на гонококк (Neisseria gonorrhoeae), микроскопическое исследование отделяемого женских половых органов на трихомонады (Trichomonas vaginalis), микроскопическое исследование влагалищного отделяемого на дрожжевые грибы.
- Рекомендовано направлять беременную пациентку на микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены однократно на выявление бессимптомной бактериурии при 1-м визите.
- Рекомендовано направлять беременную пациентку на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) однократно при 1-м визите.
- Рекомендовано направлять резус-отрицательную беременную пациентку на определение антирезусных антител при 1-м визите, затем при отсутствии антител в 18-20 недель беременности и в 28 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа крови при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на проведение биохимического общетерапевтического анализа крови при 1-м визите и в 3-м триместре беременности.
- Рекомендовано направлять беременную пациентку на определение нарушения углеводного обмена при 1-м визите и в 24-26 недель беременности.
- Рекомендовано направлять беременную пациентку на проведение перорального глюкозотолерантного теста (ПГТТ) с 75 г глюкозы в 24-28 недель беременности, в случае если у нее не было выявлено нарушение углеводного обмена.
- Рекомендовано направлять беременную пациентку на проведение коагулограммы (ориентировочного исследования системы гемостаза) при 1-м визите и перед родами.
- Рекомендовано направлять беременную пациентку на исследование уровня тиреотропного гормона (ТТГ) в крови однократно при 1-м визите.
- Рекомендовано направлять беременную пациентку на проведение общего (клинического) анализа мочи при 1-м визите, во 2-м и в 3-м триместре беременности.
- Рекомендовано после 22 недель беременности во время каждого визита беременной пациентки определять белок в моче.
- Рекомендовано направлять беременную пациентку на проведение цитологического исследования микропрепарата шейки матки (мазка с поверхности шейки матки и цервикального канала) при 1-м визите во время беременности.
Инструментальные диагностические исследования
- Рекомендовано направлять беременную пациентку на проведение УЗИ плода при сроке беременности 11-13 недель 19-21 неделя и 30-34 недели.
- Рекомендовано направлять беременную пациентку на проведение кардиотокографии (КТГ) плода с 33 недель беременности с кратностью 1 раз в 2 недели.
При необходимости применять какой-либо препарат во время беременности будущая мать должна помнить:
- любой лекарственный препарат во время беременности (на любом сроке) можно применять только в соответствии с показаниями и только по назначению лечащего врача;
- при выборе лекарственного средства необходимо отдавать предпочтение только тем лекарственным средствам, которые имеют доказанную эффективность;
- отдавать предпочтение монотерапии, то есть лечение следует по возможности проводить только одним препаратом; комбинированное лечение в этот период нежелательно;
- местное лечение более желательно, чем системное (внутрь, внутривенно, внутримышечно) назначение лекарственного средства.
- беременная должна помнить, что полностью безопасных и абсолютно безвредных лекарственных препаратов не существует.
Самым опасным периодом для применения любых лекарственных средств, причем и химического, и натурального происхождения, считается первый триместр беременности (первые 12 гестационных недель), когда у плода закладываются все органы и системы, которые в дальнейшем будут только развиваться и формирование плаценты. Именно на этом сроке плод считается наиболее уязвимым для любых химических и лекарственных веществ.
Мировые тенденции в отношении ранних сроков беременности с позиций доказательной медицины однозначны: признана необходимость рациональной диетотерапии, прием фолиевой кислоты не менее 400 мкг/сут и калия йодида 200 мг/сут.
После 12-14 недель беременности, при неполноценной диете рекомендуют употребление витаминных препаратов во время беременности и лактации, как способ оздоровления матери и плода.
Какие витамины и микроэлементы наиболее важны для будущей мамы?
Фолиевая кислота
Другие названия этого витамина – витамин В9 или Вс. Этот витамин необходим для деления и размножения клеток, так что он особенно важен в I триместре беременности, когда идет закладка всех органов и систем ребенка. Не последнюю роль фолиевая кислота играет в синтезе гемоглобина, и при ее недостатке может развиться анемия. А еще фолиевая кислота помогает снизить вероятность возникновения дефектов позвоночника у ребенка, заботится о правильном формировании его психики и интеллекта. Прием фолиевой кислоты лучше начать за три месяца до планируемого зачатия, поскольку небольшой запас этого витамина будет только полезен, как будущей маме, так и малышу. Если же беременность наступила незапланированно, то фолиевую кислоту необходимо принимать, как только женщина узнает о своем положении. В среднем дозировка этого витамина составляет от 0,4 до 0,8 мг в сутки.
Кальций
Будущей маме необходимо около 1200–1400 мг кальция ежедневно, в то время как обычной женщине достаточно 800–1000 мг этого микроэлемента. Почему? Во время беременности количество кальция в организме будущей мамы существенно снижается, поскольку он расходуется еще и на рост и развитие ребенка. Особенно много кальция нужно в III триместре, когда происходит кальцинация скелета малыша. Но кальций нужен не только для роста костей и зубов ребенка – с его помощью формируется его нервная система, его сердце, мышцы, ткани кожи, глаз, ушей, волос и ногтей. Беременной женщине кальций необходим для полноценной работы почек, профилактики мышечных болей, запоров, остеопороза, кариеса и токсикоза. Кроме того, этот микроэлемент защищает будущую маму от стрессов и нервных перегрузок.
Витамин Е
Этот витамин участвует в процессе дыхания тканей, он помогает кислороду проникать в каждую клетку организма. Вместе с тем витамин Е – отличный антиоксидант: он оберегает клетки от образования свободных радикалов, которые могут спровоцировать различные заболевания. Такая защитная функция особенно важна на стадии формирования эмбриона. Кроме того, витамин Е помогает нормализовать гормональный баланс организма. На ранних сроках он участвует в формировании плаценты, а также предохраняет от прерывания беременности. Доза витамина Е при беременности – 15 мг.
Витамин Е содержится в растительных маслах, не меньше этого витамина в салате, томатах, шиповнике, зелени петрушки, шпинате и горохе. Некоторое количество витамина Е содержится в мясе, яйцах и молоке.
Магний
Магний участвует во всех обменных процессах, помогает справляться со стрессами, нормализует работу сердечно-сосудистой системы и артериальное давление, поддерживает сосуды в тонусе. Из-за недостатка магния в организме могут появиться судороги в мышцах (обычно в икроножных). А так как матка тоже мышечный орган, то при недостатке магния во время беременности в период гестации повышается возбудимость миометрия, что приводит к активным маточным сокращениям. Поэтому при гипертонусе и угрозе прерывания беременности часто назначают магний.
Магнием богаты цельные крупы и цельнозерновой хлеб, инжир, миндаль, семена, темно-зеленые овощи и бананы.
Йод
Йод беременным обычно назначают еще в I триместре. До 16 недель беременности развитие ребенка и закладка всех его органов и систем идет «под защитой» маминой щитовидки. И если у женщины будет мало йода, то это значит, что какая-то система или орган малыша могут пострадать. И даже когда собственная щитовидка ребенка сформируется и начнет работать, все равно взять йод она сможет только из организма мамы. Его суточная доза составляет 250 мг в сутки.
Йод проще всего получить из морепродуктов и морской или йодированной соли. Много йода содержится в морской рыбе, морской капусте, кальмарах, хурме, фейхоа, финиках, сушеном инжире, молочных продуктах и мясе. Однако йод разрушается от температурных воздействий, а значит, после термической обработки количество йода в продуктах резко снижается.
Железо
Железо необходимо прежде всего для профилактики анемии. Ведь оно входит в состав гемоглобина, который переносит кислород по организму матери и ребенка. Кроме того, железо задействовано в синтезе белка, который участвует в образовании мышечной ткани. А еще недостаток железа может привести к повышенному тонусу матки. В среднем суточная дозировка железа составляет 30–60 мг. В некоторых случаях, если изначально запас железа у женщины был понижен, дозировка может быть больше.
Железо содержится в мясе, особенно много его в телятине, индюшатине, зайчатине, свинине и говядине. Имеется железо и в растительной пище, но оттуда оно усваивается значительно хуже. Лучше всего железо усваивается при его совместном употреблении с витамином С.
Если беременная правильно и разнообразно питается, употребляет много фруктов и овощей, то дополнительный комплекс витаминов для беременных ей может и не понадобиться. Возможно, необходимо отдельно пропить какие-то витамины, но это должен определять врач. Если же до беременности у женщины были признаки авитаминоза, она неправильно или плохо питается, то без поливитаминов не обойтись.
- Беременной пациентке должны быть даны рекомендации по прибавке массы тела в зависимости от исходного ИМТ.
Как избыточная, так и недостаточная прибавка массы тела во время беременности ассоциирована с акушерскими и перинатальными осложнениями. Беременные пациентки с ожирением (ИМТ >= 30 кг/м2) составляют группу высокого риска перинатальных осложнений: самопроизвольного выкидыша, гестационного сахарного диабета , гипертензивных расстройств, преждевременных родов, оперативного родоразрешения, антенатальной и интранатальной гибели плода, тромбоэмболических осложнений. Беременные с ИМТ <= 20 кг/м2 составляют группу высокого риска синдрома задержки роста плода. - Беременной пациентке должны быть даны рекомендации по отказу от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость.
Данные виды работ ассоциированы с повышенным риском преждевременных родов, гипертензии, гестоза и синдрома задержки роста плода. - Беременной пациентке должны быть даны рекомендации по отказу от работы, связанной с воздействием рентгеновского излучения.
- Беременной пациентке с нормальным течением беременности должна быть рекомендована умеренная физическая нагрузка (20 - 30 минут в день).
Физические упражнения, не сопряженные с избыточной физической нагрузкой или возможной травматизацией женщины, не увеличивают риск преждевременных родов и нарушение развития детей. - Беременной пациентке должны быть даны рекомендации по избеганию физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения).
- При нормальном течении беременности пациентке не должны даваться рекомендации по отказу от половой жизни, так как половые контакты при нормальном течении беременности не увеличивают риск преждевременных родо и перинатальной смертности.
- Беременной пациентке с нарушением микрофлоры влагалища должны быть даны рекомендации по воздержанию от половой жизни до восстановления микробиоты влагалища.
Половые контакты у беременной пациентки с нарушением микрофлоры влагалища увеличивают риск преждевременных родов. - Беременной пациентке должны быть даны рекомендации по образу жизни, направленному на снижение воздействия на организм вредных факторов окружающей среды (поллютантов).
Выявлен повышенный риск невынашивания беременности, преждевременных родов, гестационной артериальной гипертензии и других осложнений беременности вследствие воздействия поллютантов, содержащихся в атмосферном воздухе, воде и продуктах питания (например, тяжелых металлов - мышьяка, свинца, и др. органических соединений - бисфенола A, и др.). - Беременной пациентке должны быть даны рекомендации по отказу от курения.
Курение во время беременности ассоциировано с такими осложнениями как синдром задержки роста плода, преждевременые роды, предлежание плаценты, преждевременная отслойка нормально расположенной плаценты, гипотиреоз у матери, преждевременное излитие околоплодных вод, низкая масса тела при рождении, перинатальная смертность и эктопическая беременность. Примерно 5 - 8% преждевременных родов, 13 - 19% родов в срок ребенком с низкой массой тела, 23 - 34% случаев внезапной детской смерти и 5 - 7% смертей в детском возрасте по причинам, связанным с патологическим течением пренатального периода, могут быть ассоциированы с курением матери во время беременности. Дети, рожденные от курящих матерей, имеют повышенный риск заболеваемости бронхиальной астмой, кишечными коликами и ожирением . - Беременной пациентке должны быть даны рекомендации по отказу от приема алкоголя во время беременности, особенно в 1-м триместре.
Несмотря на отсутствие высоко доказательных данных негативного влияния малых доз алкоголя на акушерские и перинатальные осложнения, накоплено достаточное количество наблюдений о негативном влиянии алкоголя на течение беременности вне зависимости от принимаемой дозы алкоголя, например алкогольный синдром плода и задержка психомоторного развития. - Беременной пациентке должны быть даны рекомендации по правильному питанию, такие, как отказ от вегетарианства и снижение потребления кофеина.
Вегетарианство во время беременности увеличивает риск синдром задержки роста плода. Большое количество кофеина (более 300 мг/сут – до 5 чашек в день) увеличивает риск прерывания беременности и рождения маловесных детей.
Вакцинация во время беременности – одна из наиболее эффективных и перспективных стратегий предотвращения заболеваемости и смертности по инфекционным причинам среди беременных женщин и новорождённых детей, находящая всё более широкое применение во всём мире. Вакцинация во время беременности индуцирует образование или повышение уровня специфических материнских антител, которые затем передаются ребёнку и обеспечивают защиту от инфекций в раннем возрасте.
Вакцинация во время беременности неизменно вызывает опасения по поводу безопасности; однако вакцины, которые в настоящее время вводят беременным женщинам, имеют отличные характеристики безопасности. Живые вакцины в настоящее время противопоказаны во время беременности ввиду теоретической возможности передачи живого патогена ребенку.
|
Вакцина |
Применение во время беременности |
Комментарий |
|
БЦЖ |
Нет |
|
|
Холера |
Нет |
Безопасность не доказана |
|
Гепатит А |
Да, в случае необходимости |
Безопасность не доказана |
|
Гепатит В |
Да, в случае необходимости |
|
|
Грипп |
Да, в случае необходимости – в сезон гриппа |
|
|
Корь |
Нет |
|
|
Менингококковая инфекция |
Да, в случае необходимости |
Только в случае высокого риска инфицирования |
|
Эпидемический паротит |
Нет |
|
|
Оральная вакцина против полиомиелита |
Да, в случае необходимости |
|
|
Инактивированная вакцина против полиомиелита |
Да, в случае необходимости |
Обычно не назначается |
|
Бешенство |
Да, в случае необходимости |
|
|
Краснуха |
Нет |
Обязательная вакцинация на этапе планирования беременности |
|
Столбняк/дифтерия/коклюш |
Да, в случае необходимости |
|
|
Оспа |
Нет |
|
|
Ветряная оспа |
Нет |
|
|
COVID-19 |
Да |
Начиная с 22 недели беременности |
Что актуально сегодня
Беременные женщины подвержены повышенному риску тяжёлых осложнений гриппа и госпитализации. Тяжесть гриппа возрастает с каждым триместром, и наиболее высокая заболеваемость наблюдается у беременных с сопутствующими заболеваниями, такими как нарушения обмена веществ и хронические заболевания легких. Инфицирование гриппом во время беременности связано с неблагоприятными перинатальными исходами. Кроме того, дети в возрасте до 6 месяцев подвержены высокому риску тяжёлого гриппа и связанных с ним осложнений с высокими показателями госпитализации и смертности. На сегодняшний день ни одна вакцина против гриппа не одобрена для использования у детей младше 6 месяцев. Таким образом, защиты детей в первые месяцы жизни можно добиться только вакцинацией беременных женщин.
Неживые вакцины против SARS-CoV-2 на основе мРНК или аденовирусных векторов не вызывают больших опасений относительно безопасности для женщины и ребенка, в том числе относительно тератогенного действия. По мере того, как накапливаются данные относительно безопасности и эффективности вакцин против SARS-CoV-2 у беременных женщин, всё большее число национальных регуляторных органов и профессиональных сообществ во всём мире рекомендуют рутинную вакцинацию беременных и кормящих женщин.
Вакцинацию следует проводить с использованием препарата
«Гам-Ковид-Вак (Спутник V)», начиная с 22 недель беременности.
Беременность - самый волнующий период в жизни женщины, когда каждый день она желает получить максимум информации о том, как развивается внутри нее новая жизнь. И это происходит довольно быстрыми темпами, за 280 дней из нескольких клеток развивается маленький человечек. Каждую неделю беременности у будущего ребенка усовершенствуются органы и системы, он приобретает новые навыки и умения.
Безусловно, будущая мама на интуитивном уровне чувствует, как развивается и как чувствует себя малыш в ее животе. А для более ясной картины все же надо иметь краткое представление о внутриутробном развитии малыша по неделям:
1-4 неделя - беременность наступает обычно на 14-й день менструального цикла, после оплодотворения яйцеклетка прикрепляется к стенке матки, происходит образование нервной системы, мозга и сердца малыша. Формируется позвоночник и мышцы. На 4 недели длина эмбриона достигает 2-3 мм, уже можно определить ножки, ручки, ушки и глаза малыша.
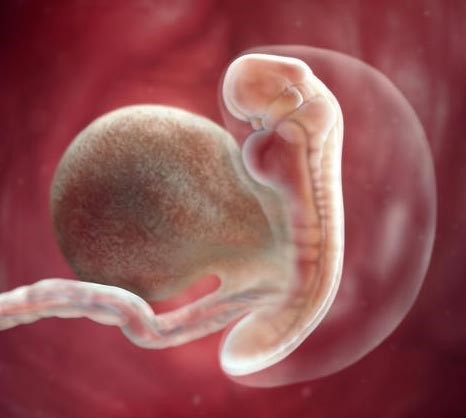
5-8 неделя - в этот период женщины обнаруживают, что беременны и делают подтверждающий тест. На 6 недели на УЗИ можно увидеть 5 пальцев на руке ребенка и различить его осторожные движения. Сердце его уже бьется, но с частотой превышающий в 2 раза ритм сердечных ударов мамы.
На 7-8 недели оформляется лицо ребенка, начинает развиваться его костная система. Вес его достигает 4 граммов, рост около 3 см. В этот период беременности многих женщин начинает тошнить по утрам.
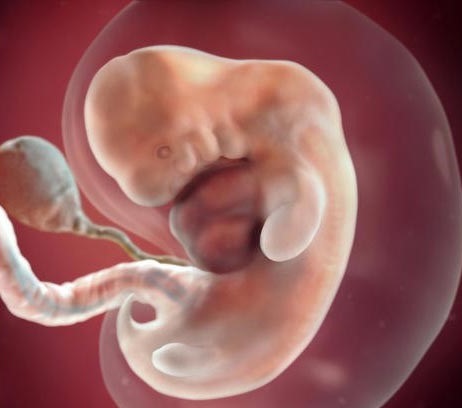
9-12 недель - малыш уже может сгибать пальчики на руках, он теперь умеет выражать свои эмоции: щурится, морщит лоб и глотает. Содержание гормонов в крови беременной в этот период резко возрастает, что сказывается на настроении и самочувствии женщины. В 11 недель малыш реагирует на шум, тепло и свет. Он чувствует прикосновение и боль. В 12 недель по результатам УЗИ врач точно может определить срок родов и оценить, нет ли отклонений в развитии малыша. Трехмесячный младенец в утробе мамы очень активен, он легко отталкивается от стенки матки, сосет большой пальчик и реагирует на внешние раздражители. Весит он уже 28 грамм, а рост у него около 6 см.
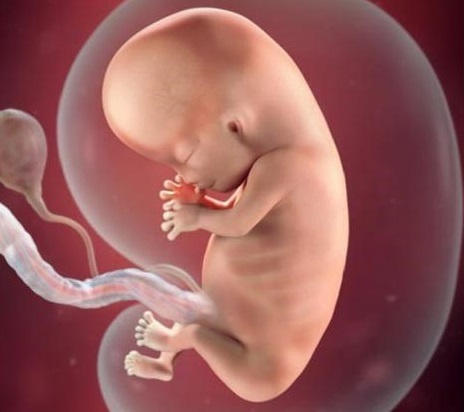
13-16 недель - у ребенка формируются половые органы, поджелудочная железа начинает вырабатывать инсулин. Его сердце уже перекачивает 24 литра крови в сутки. На голове малыша есть волосы, он умеет уже открывать рот и гримасничать. В этот период маме надо стараться контролировать свои эмоции и оставаться спокойной в любых ситуациях. Все, что она чувствует, уже передается малышу. Если ей плохо, то ребенок тоже расстраивается.
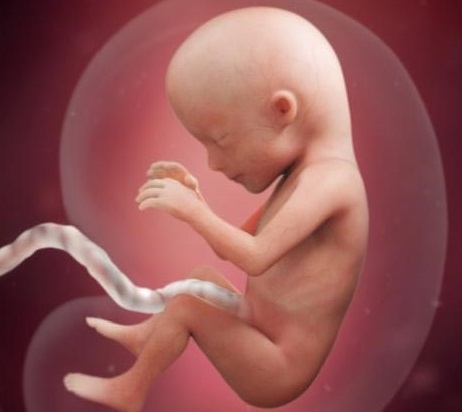
17-20 недель - это особенно волнующий период для будущей мамы, так как на 18 -20 неделе она начинает чувствовать, как ребенок шевелится. К этому времени длина малыша достигает 21 см, вес его 200 гр. Он уже слышит шум и немного видит. В этот период следует каждый день разговаривать с малышом и петь ему песенки. Он уже слышит голос мамы и успокаивается, когда с ней все в порядке. Живот у беременной женщины на 20 недели становится заметным.
21-24 неделя - малыш в этом возрасте умеет причмокивать ртом и начинает внимательно изучать свое тело. Он трогает лицо, голову и ноги руками. Но выглядит он еще сморщенным и красным из-за отсутствия подкожной жировой прослойки. Вес малыша около 0,5 кг, рост 30 см. Ему уже не нравится, когда мама долго сидит в одном положении. Он усиленно шевелится, чтобы заставить ее подняться с места. С этого времени маме надо следить за своим рационом, хорошо питаться и больше гулять на свежем воздухе.
25-28 недель - ребенок, родившийся в этот период, имеет реальные шансы выжить. У него глаза уже открыты, есть ресницы, он сжимает и разжимает ручки. Весит он к 28 недели около 1 кг и сильно радуется, когда папа поглаживает живот мамы. Ему нравится слушать музыку и спокойную беседу родителей.
29-32 недели - теперь малыш четко различает голоса мамы и папы. Он быстро набирает в весе и к 32 недели весит уже больше 1,5 кг при росте 40 см. У малыша кожа уже подтянутая, а под ней имеется жирок.
32-40 недель - ребенок разворачивается головой вниз и готовится к рождению. Каждую неделю он теперь набирает 200-300 грамм веса и к рождению достигает 2,5 - 4 кг. За весь период внутриутробного развития у малыша сильно подросли ногти и волосы, в его кишечнике накопились отходы жизнедеятельности. На 40 недели у многих женщин начинаются схватки, и приходит время рожать. Если этого не происходит, то это говорит о том, что малыш «засиделся» и усиленно набирает вес. По статистике, только 10% женщин дохаживают до 42-ой недели беременности, после этого срока гинекологи уже стимулируют роды.
Организм женщины за время беременности полностью меняется. И действительно интересно, полезно ли вынашивать и рожать ребенка?
Как правило, в этот период у женщины исчезают гинекологические заболевания, связанные с гормональными нарушениями.
Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы.
Заботясь о будущем малыше, женщина старается питаться полезными продуктами, что положительно сказывается на общем состоянии организма беременной. Как правило, будущая мама избавляется от вредных привычек, если таковые имелись до беременности. Такой отказ тоже положительно влияет на весь организм.
Можно посетить курсы для будущих родителей, где есть возможность завести новые знакомства, которые разделяют общие интересы. Что впоследствии может стать крепкой дружбой или возможно перерасти в деловые отношения.
Налаживаются замечательные отношения с близкими людьми, в особенности с мужем. Сами отношения становятся намного теплее и нежнее.
Беременность омолаживает организм женщины, особенно это касается мамочек после 35-40 лет. После рождения ребенка они вновь ощущают себя молодыми. Это и неудивительно, за время беременности изменился гормональный фон, что положительно влияет на месячный цикл и внешний вид. Беременность и роды в зрелом возрасте восстанавливают регулярность менструаций, если с этим были проблемы.

Все о родах
Роды — это завершающий этап беременности, заканчивающийся появлением ребёнка на свет. Все о родах — самое важное и интересное — рассказываем в статье.
Что такое здоровые роды или физиологические
По статистике, 75-80% женщин рожают ребёнка через естественные родовые пути. Обычно это роды одним плодом, которые начались спонтанно, протекали без осложнений, ребёнок родился доношенным и зрелым, в головном (затылочном) предлежании, в родах не использовались пособия и медикаменты, и после родов мама и малыш находятся в удовлетворительном состоянии.
Термин «здоровые роды» в медицине не применятся, однако в быту под ним понимают рождение ребёнка в срок без осложнений со стороны матери и ребёнка.
Когда начинаются первые роды
Нормальными считаются роды, которые начинаются в срок 37-41 неделя. Роды, которые происходят до полных 37 недель, называются преждевременными. После полных 42-й недель говорят о переношенной беременности и роды называют запоздалыми.
Первые роды, как правило, начинаются на сроке 40-41 неделя, однако возможны и иные варианты. Многое зависит от возраста женщины, течения беременности, состояния плода и наличия осложнений. Вторые и последующие роды, как правило, начинаются на 1-2 недели раньше предыдущих.
Важно!
Самую важную информацию о родах можно получить на специальных курсах. Как правило, такие курсы устраивают в женской консультации. На них рассказывают, как подготовиться к родам, как распознать схватки и что взять с собой в родильный дом. Курсы можно посещать вместе с будущим папой, особенно если партнёр собирается присутствовать на родах.
Как проходят роды
Весь период родов делится на три периода — и не важно, какие это роды по счёту. А вот продолжительность родов может существенно отличаться. По статистике, первые роды обычно длятся 10-12 часов (до 18), тогда как вторые — 6-9 (до 12-14) часов. Третьи и последующие роды могут протекать ещё быстрее, но это случается не всегда. Если повторные роды идут с осложнениями, их продолжительность может значительно увеличиваться.
Роды, которые длятся менее 6 часов у первородящих и менее 4 часов у повторнородящих, называют быстрыми. В них выше риск развития осложнений и прежде всего травм как для матери, так и для ребёнка. Если роды длятся менее 4 и 2 часов соответственно, их называют стремительными.
Предвестники родов
У большинства женщин ещё до начала родовой деятельности появляются предвестники родов:
- Тянущие боли внизу живота и в пояснице.Они нерегулярные — приходят через различные промежутки времени, почти не мешают вести обычную жизнь и не приводят к укорочению шейки матки.
- Опущение дна матки.Головка плода опускается ко входу в таз и вместе с этим опускается живот. Будущей маме становится легче дышать, ведь теперь матка не давит так сильно на диафрагму. Ослабевает изжога, а вот в туалет, напротив, хочется чаще — потому что матка давит на мочевой пузырь. Могут быть распирающие боли в промежности.
- Отхождение слизистой пробки.Шейка матки размягчается и укорачивается, и слизистая пробка выходит. Если это случается одномоментно, женщина может заметить выделение белесовато-жёлтого комка из влагалища. Иногда пробка выходит по частям, и тогда женщина замечает лишь усиление естественных выделений.
Такие симптомы у первородящих женщин обычно появляются за несколько недель до предстоящих родов. При вторых и последующих родах предвестники могут появиться за несколько дней до начала родовой деятельности.
Первый период родов
Многие женщины задаются вопросом, как проходят роды в первый и последующие разы. Гинекологи отвечают, что все зависит от скорости раскрытия шейки матки в первом периоде родов. У первородящих женщин шейка матки раскрывается со скоростью 1 см в час. При вторых и последующих родах это происходит быстрее — 1,5-2 см в час.
Первый период родов начинается с началом регулярных схваток, которые приводят к сглаживанию шейки матки и раскрытию маточного зева. Этот период длится 9–12 часов у первородящих и 6-9 часов у повторнородящих.
Первый период делится на две фазы.
- Латентная фаза начинается с появлением схваток не реже 1-2 за 10 минут и заканчивается при раскрытии маточного зева 3-4 см. Они ощущаются как схваткообразные боли внизу живота и пояснице. Интервал между схватками постепенно сокращается, а сами они — удлиняются. Ощущения женщины меняются: чем продолжительнее схватки, тем они сильнее.
- Активная фаза начинается с раскрытия шейки матки 4 см и завершается полным раскрытием маточного зева до 10 см. В этот период схватки становятся более частыми, продолжительными и болезненными. В среднем за 10 минут проходит 3-5 схваток. К концу активной фазы схватки идут каждые 1-2 минуты и длятся около 50-60 секунд.
Обычно в активную фазу происходит вскрытие плодного пузыря, и изливаются околоплодные воды. Иногда это случается раньше, до начала родовой деятельности, тогда говорят о преждевременном излитии вод. Бывает и так, что плодный пузырь не вскрывается вплоть до рождения ребёнка. Тогда говорят о том, что малыш «родился в рубашке».
Второй период родов
Второй период родов начинается с полного раскрытия шейки матки и длится до рождения ребёнка. У первородящих от продолжается около 1-2 часов, у повторнородящих — от 30 минут до часа.
Во втором периоде родов, при опускании головки плода, к схваткам присоединяются потуги — синхронное, непроизвольное сокращение мышц матки и одновременно присоединяющиеся к ним ритмичные сокращения мышц брюшного пресса, тазового дна и диафрагмы. Ребёнок постепенно продвигается по родовым путям, головка опускается на тазовое дно. В этот период женщине очень важно правильно дышать, чтобы помочь малышу пройти родовые пути и появиться на свет без травм.
С началом потуг рядом с женщиной всегда должны быть врач и акушерка. Акушерка будет подсказывать, как правильно дышать,поможет ребёнку родиться и примет его в свои руки, когда он будет готов к появлению на свет.
Этапы рождения






Третий период родов
Третий период родов у первородящих и повторнородящих продолжается одинаково — от 5 до 30 минут. В это время выходит послед: плацента, плодные оболочки и пуповина. Как правило, через 10-15 минут после рождения ребёнка появляются небольшие схваткообразные боли, и выходит послед.
После родов врач осматривает плаценту и убеждается в её целостности.
В третьем периоде родов малыша осматривает врач-неонатолог, затем выкладывает его на живот мамы, и очень важным моментом является первое прикладывание к груди Новорождённый первый раз берет грудь и пробует молозиво. Некоторое время ребёнок остаётся на животе у матери, накрытый пелёнкой. Если на родах присутствует отец, он также может взять малыша на руки.
После рождения ребёнка врач проверяет состояние родовых путей и, если есть разрывы, накладывает швы. Как правило, это делают под местной анестезией. При значительных разрывах и продолжающемся кровотечении может потребоваться наркоз.
Здоровые роды или физиологические роды: когда пора ехать в роддом?
Врачи рекомендуют всем женщинам с началом родовой деятельности считать схватки. Можно записывать время их появления и окончания в блокнот, а можно пользоваться специальным приложением. В родильный дом нужно ехать, если у первородящей женщины схватки идут каждые 5-10 минут, а у повторнородящей — каждые 10-15 минут.
Вне зависимости от частоты и продолжительности схваток нужно собираться в роддом, если:
- Отошли околоплодные воды.
- Появились сильные боли внизу живота, не похожие на предшествующие схватки.
- Появились кровянистые выделения из влагалища.
- Повышается артериальное давление выше 140/90 мм рт. ст.
- Мелькают мушки перед глазами, болит голова, становится сложно дышать или появляются другие необычные симптомы.
Дожидаться схваток дома можно только здоровым женщинам на сроке доношенной беременности — и при условии, что нет осложнений. В иных ситуациях акушеры-гинекологи рекомендуют заранее лечь в родильный дом, чтобы подготовиться к родам под наблюдением специалистов.
Жизнь после родов
В первые два часа после рождения ребёнка женщина остаётся в родильном зале. За ней наблюдают врач и акушерка. У женщины измеряют давление и пульс, проверяют, как сокращается матка. Малыш все это время находится рядом.
Через два часа, если мама и малыш себя хорошо чувствуют, их переводят в послеродовую палату. Каждый день приходят врачи: акушер-гинеколог оценивает состояние родильницы, а неонатолог проверяет ребёнка. Молодую маму также навещает детская медицинская сестра. Она показывает, как правильно ухаживать за ребёнком: пеленать, купать, обрабатывать пупочную ранку.
Если с женщиной и ребёнком все в порядке, на третьи-четвёртые сутки после родов их выписывают домой. На следующий день после выписки к ребёнку обязательно придёт участковый врач-педиатр и медицинская сестра. Молодой маме также нужно будет посетить акушера-гинеколога через 1 месяц после родов при отсутствии жалоб.
Все о родах в вопросах и ответах
Отвечаем на самые частые вопросы будущих мам.
Если роды у женщины планируются путём кесарева сечения, когда ехать в родильный дом?
Как правило, плановое кесарево сечение проводят на сроке 38–39 недель и всегда до начала появления схваток. Точную информацию по этому вопросу даст только лечащий врач. Иногда кесарево сечение делают раньше — например, если плод страдает от гипоксии.
Как часто происходят разрывы промежности в родах у женщины?
Будут ли разрывы промежности и влагалища, зависит от течения родов, эластичности тканей, наличия воспалительных заболеваний и др. Как правило, если женщина выполняет все указания акушерки, правильно дышит и тужится, риск разрывов минимальный.
Когда можно планировать новую беременность после родов?
Организму женщины нужно восстановиться. Акушеры-гинекологи советуют планировать новую беременность не ранее, чем через 2 года после родов через естественные родовые пути и через 3 года после кесарева сечения.
Если было кесарево сечение, следующие роды тоже будут оперативные?
Не обязательно. Многое зависит от состояния женщины, течения послеоперационного периода, течения настоящей беременности. Точный ответ на этот вопрос даст только лечащий врач.
Жизнь после родов различается у первородящих и повторнородящих?
У повторнородящих женщин матка после родов сокращается сильнее, особенно при кормлении грудью. После первых родов этот процесс происходит медленнее. В остальном существенных отличий нет.
Показания для проведения кесарева сечения включают в себя:
- Предлежание плаценты (полное, неполное с кровотечением);
- Преждевременная отслойка нормально расположенной плаценты;
- Предыдущие операции на матке (два и более КС, одно КС в сочетании с другими относительными показаниями, миомэктомия (за исключением субмукозного расположения миоматозного узла и субсерозного на тонком основании), операции по поводу пороков развития матки в анамнезе);
- Неправильные положение и предлежание плода (поперечное, косое положения, тазовое предлежание плода с предполагаемой массой 3600 г и более, а также тазовое предлежание в сочетании с другими относительными показаниями к КС, лобное, лицевое, высокое прямое стояние стреловидного шва);
- Многоплодная беременность (при любом неправильном положении одного из плодов, тазовое предлежание 1-го плода); фето-фетальный трансфузионный синдром. При головном предлежании 1-го плода эффект планового кесарева сечения в снижении перинатальной заболеваемости и смертности для второго плода неизвестен, поэтому в этом случае кесарево сечение не должно проводиться рутинно. Если предлежание 1-го неголовное, то эффект планового кесарева сечения в улучшении исходов так же неизвестен, однако в данном случае необходимо плановое кесарево сечение.
- Беременность сроком 41 нед и более при отсутствии эффекта от подготовки к родам;
- Плодово-тазовые диспропорции (анатомически узкий таз II-III степени сужения, деформация костей таза, плодово-тазовые диспропорции при крупном плоде, клинический узкий таз); Пельвиометрия не используется для принятия решения о способе родоразрешения. Определение размеров плода клинически и по ультразвуковым данным не может точно выявить плодово-тазовую диспропорцию
- Анатомические препятствия родам через естественные родовые пути (опухоли шейки матки, низкое (шеечное) расположение большого миоматозного узла, рубцовые деформации шейки матки и влагалища после пластических операций на мочеполовых органах, в т.ч. зашивание разрыва промежности III степени в предыдущих родах);
- Угрожающий или начавшийся разрыв матки;
- Преэклампсия тяжелой степени, HELLP синдром или эклампсия при беременности и в родах (при отсутствии условий для родоразрешения per vias naturales);
- Соматические заболевания, требующие исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка и др.);
- Дистресс плода (острая гипоксия плода в родах, прогрессирование хронической гипоксии во время беременности при "незрелой" шейке матки, декомпенсированные формы плацентарной недостаточности);
- Выпадения пуповины;
- Некоторые формы материнской инфекции: - при отсутствии лечения ВИЧ-инфекции во время беременности или при вирусной нагрузке более 1000 копий/мл, - при гепатите В нет доказательств, что плановое кесарево сечение снижает риск передачи инфекции новорожденному, поэтому оно не требуется. Передача гепатита В может быть снижена при назначении ребенку иммуноглобулина и вакцинации. При гепатите С не требуется плановое кесарево сечение, т.к. риск передачи инфекции не снижается. Женщины с первичным генитальным герпесом в III триместре должны быть родоразрешены путем планового кесарева сечения. Женщины с рецидивирующим ВПГ должны быть информированы о недоказанном эффекте планового кесарева сечения в плане передачи новорожденному, и плановое кесарево сечение не требует рутинного применения
- Некоторые аномалии развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров и др.) и нарушение коагуляции у плода.
Как подготовиться к родам: что надо и не надо делать?
Период беременности — прекрасное время не только для начала знакомства с малышом, но и для того, чтобы лучше узнать собственное тело. В рамках подготовки к родам женщине предстоит избавиться от страхов и заблуждений, научиться лучше управлять своими мышцами, освоить самомассаж, визуализировать позитивные образы. Все это поможет снизить болевые ощущения во время схваток и облегчит прохождение ребенка по родовым путям. Еще один важный момент — выбор места для появления на свет новорожденного. О том, как это правильно сделать, и о подготовке к родам в целом — в нашей статье.
Почему важна подготовка к родам?
Несмотря на всю естественность процесса, положительное влияние предварительной психофизической подготовки женщины на течение родов активно обсуждается среди акушеров-гинекологов. В одном из швейцарских исследований показано, что психопрофилактика во время беременности достоверно снижает частоту экстренных кесаревых сечений (КС).
Не менее важный аспект подготовки к родам — обеспечение благополучного психологического и физического состояния новоиспеченной мамы сразу после родов. От того, насколько тесно она сможет контактировать с ребенком, насколько положительные будут у нее эмоции, зависит первый опыт общения с внешним миром у новорожденного. По данным научных исследований, уже со второго месяца жизни младенцы, которые сталкиваются с дефицитом проявлений материнской любви, начинают отводить взгляд, хмуриться, сжимать губы, редко улыбаться. У таких малышей нередко запускаются психосоматические реакции, что приводит к более тяжелому течению привычных патологий, таких как:
- младенческие колики;
- аллергические проявления;
- заболевания простудного характера.
Также считается, что глубокие эмоциональные переживания младенцев могут выступать самостоятельной причиной развития подобных заболеваний.
Максимальная осведомленность женщины о процессе родов, особенностях ухода за новорожденным, приобретение практических навыков и разрешение конфликтов в семье помогают уменьшить вероятность таких проблем. Женщины, ответственно относящиеся к состоянию своей нервной системы и микроклимата в семье, обычно заботятся и о физическом здоровье, а значит, роды и процесс восстановления после них с большей вероятностью будут проходить благополучно.
Какие есть методики подготовки к родам?
Сейчас практически у каждой женщины есть доступ к разнообразным курсам для беременных, чтобы подготовить себя к родам. В мегаполисах занятия проводятся в бизнес-центрах, фитнес-клубах, роддомах и многопрофильных медицинских учреждениях. Даже если беременная живет в небольшом городке, она может получить нужные знания с помощью онлайн-тренингов или при посещении курсов женской консультации поликлиники.
Общая концепция каждой современной методики примерно одинакова:
- правильное питание;
- умеренная физическая нагрузка (плавание, гимнастика, аэробика);
- массаж;
- дыхательные упражнения;
- психологическая подготовка — может проводиться как по канонам классической психологической школы, так и с применением альтернативных учений (духовные практики, гипноз, медитации, йога).
По показаниям назначаются физиопроцедуры: лекарственный электрофорез, иглотерапия, электротерапия, аэроионотерапия, лечение кислородом (барокамера, кислородные коктейли).
Если говорить о медицинских учреждениях, программы всегда основаны на общих принципах психопрофилактической подготовки беременных к родам и специальных комплексах ЛФК (лечебной физкультуры). В частных структурах могут применяться новаторские методики, которые обычно имеют авторские названия. Например, широкое распространение получила техника «гипнороды». Инструкторы направления обещают глубокое расслабление и значительное снижение болевых ощущений во время родов. Но прежде чем довериться таким специалистам, следует убедиться в их образовании и квалификации.
Когда нужно начинать готовиться к родам?
Рожденными в срок считаются малыши, появившиеся на свет с 37-й по 42-ю неделю беременности. Но быть готовой поехать в роддом женщине без дополнительных рисков стоит уже с 32-34-й недели. По статистике, 60-70% преждевременных родов приходится на 34-37-ю неделю беременности. Если брать всех деток, раньше срока рождается от 5 до 10% — процент колеблется в зависимости от региона и страны.
До выхода в декретный отпуск не каждая работающая женщина успевает основательно заняться непосредственной подготовкой к родам, поэтому у большинства беременных многие покупки приходятся именно на время после 30-й недели. Хотя, как показывает анализ обсуждений на тематических форумах, задумываться над выбором коляски, кроватки, укачивающего центра и прочих девайсов будущие мамы начинают, как только проходит токсикоз первой половины беременности.
Если же говорить о подготовке тела и сознания к предстоящему событию, то в ответ на вопрос о сроках ответим так: чем раньше, тем лучше. В идеале — когда позволяет самочувствие, обычно состояние стабилизируется к 12-й неделе. Дело в том, что дыхательные упражнения и практические психологические приемы требуют времени для закрепления в подсознании и мышечной памяти. То же касается и тренировки мышц тазового дна, разработки тканей промежности — первые результаты могут появиться не раньше 20-30 дней при условии выполнения упражнений не реже трех раз в неделю.
Организация жизни перед родами
Женщине, находящейся в ожидании малыша, стоит придерживаться ряда несложных правил:
- иметь собранную сумку в роддомсо всем необходимым для себя и новорожденного;
- стараться не гулять одной далеко от дома, особенно в безлюдных местах;
- всегда иметь под рукой обменную карту, страховой полис, паспорт, родовой сертификат, при наличии — договор на платные роды;
- минимизировать рабочую и бытовую нагрузку;
- избегать стрессовых ситуаций и по максимуму высыпаться;
- отслеживать и прорабатывать возникающие тревоги;
- настраиваться на то, что роды пройдут гладко;
- почаще разговаривать с малышом, рассказывая, как вы будете рады вашей встрече.
После наступления 37-й недели будущая мама перестает беспокоиться о риске преждевременных родов и может начинать аккуратно подталкивать организм к долгожданному событию. Это особенно актуально, когда беременной становится тяжело вынашивать ребенка или малыш активно набирает вес: если он будет слишком крупным для родовых путей женщины, может потребоваться кесарево сечение. В таких пограничных ситуациях врач может назначить мягкие немедикаментозные методы родовозбуждения: физиотерапию, посещение специальных занятий ЛФК, фитотерапию.
Кое-что для ускорения наступления родов женщина может сделать и в домашних условиях. Массаж промежности с использованием специальных назначенных врачом масел, длительные прогулки, подъемы по ступенькам, мытье полов на четвереньках, стимуляция сосков и интимная близость с мужем, вероятно, сыграют свою роль в наступлении родовой деятельности, если сам организм женщины уже будет готов на психологическом и гормональном уровне. Не забывайте, что даже такие безобидные, на первый взгляд, мероприятия требуют предварительной консультации с вашим гинекологом.
Физическая подготовка к родам
Умеренные физнагрузки улучшают функциональные возможности сердца, легких, укрепляют нервную систему, мышцы, стимулируют деятельность желудочно-кишечного тракта и кровообращение, в том числе в сосудах плаценты. Интенсивность и характер физической активности беременной женщины зависят от того, какой образ жизни она вела до зачатия. Не стоит резко бросать занятия, если организм привык к постоянному движению. Но как только вы узнали про беременность, необходимо перед очередной тренировкой обсудить с гинекологом план постепенного уменьшения нагрузки. То же касается и обратной ситуации. Если вы вели сидячий образ жизни и в новом статусе решили подготовить тело к родам, начинать занятия можно только с разрешения врача и под руководством компетентного в вопросе инструктора.
Правильное дыхание при родах
Во время схваток наиболее важен следующий алгоритм при дыхании:
- Держите расслабленными мышцы лица и тазового дна, концентрируя напряжение в руках и ногах.
- Непосредственно перед очередной схваткой сделайте спокойный глубокий вдох носом.
- Направьте дыхание в живот. Вы должны чувствовать, что в процессе участвует не столько грудная клетка, сколько брюшная стенка. При этом сильно надувать живот не следует.
- Далее медленно (еще медленнее, чем вдох) выдыхайте через рот, не стремясь выпустить весь воздух из легких.
Именно таким образом реализуется диафрагмальное дыхание, к которому сводятся все системы дыхательных практик для беременных.
Между потугами можно использовать быстрые вдохи-выдохи, а когда акушерка разрешает тужиться, набирайте ртом как можно больше воздуха и задерживайте дыхание на уровне голосовых связок. При этом для снижения давления в области головы и предотвращения повреждения мелких сосудов на лице важно не закрывать рот. Как только потуга закончится, постарайтесь, медленно выдыхая, максимально расслабиться.
Очень важно хотя бы за месяц-два до родов начать регулярно выполнять дыхательные упражнения. Конкретный комплекс с курсом занятий вы можете получить у своего акушера-гинеколога или инструктора по ЛФК.
Какие упражнения можно делать?
В качестве регулярной физической нагрузки беременная может выбрать одну или несколько активностей из рекомендуемого списка:
- аэробика;
- гимнастика;
- аквааэробика;
- зарядка по утрам;
- ходьба на свежем воздухе.
Также очень желательны тренировки мышц тазового дна. Здесь важно отметить, что упражнения Кегеля до 16-18-й недели можно выполнять в любом положении, далее — сидя, ближе к концу беременности — стоя. Это связано с изменением положения внутренних органов женщины и необходимостью со второй половины беременности исключить давление в положении лежа на нижнюю полую вену.
Все это касается нормально протекающей беременности. При угрозе прерывания, преждевременных родов, предлежании плаценты, серьезных заболеваниях внутренних органов, тяжелой анемии, многоводии, склонности к кровотечениям или тромбозам спорт будет противопоказан.
Стоит ли делать массажи?
Во время беременности массаж назначают только по показаниям и не ранее 9-10-й недели гестации. При необходимости для мануального воздействия доступны все основные зоны:
- голова;
- плечи;
- спина;
- руки;
- ноги.
В крупных роддомах в штате предусмотрена должность массажиста. Он должен иметь дополнительное образование и опыт работы с беременными.
Легкий массаж висков, стоп, воротниковой зоны возможен и в домашних условиях после предварительной консультации с гинекологом. Легкие поглаживания со стороны близкого человека отлично снимают нервное напряжение и способствуют выбросу эндорфинов — гормонов счастья.
Также для беременных актуален массаж интимной зоны. Конечно, решающим фактором в устойчивости родовых путей к разрывам считается генетика, но массаж промежности со специально для этого предназначенными маслами (главное условие — стерильность!) действительно улучшает эластичность тканей. Это было подтверждено крупным обзором имеющихся исследований по данной теме, опубликованным в 2020 году. Не следует начинать курс процедур ранее 36-й недели беременности, и здесь также нужна консультация с вашим акушером-гинекологом. Массаж будет противопоказан при молочнице, предлежании плаценты и в случае, если подобные манипуляции вызывают болезненные ощущения.
Психологическая подготовка к родам
Мысли и эмоции, которые испытывает женщина, непосредственно влияют на состояние малыша, начало родовой деятельности и сам процесс родов. Это связано с поступающими сигналами из головного мозга, стимуляцией или блокированием выработки тех или иных гормонов. Например, паника может подавлять синтез окситоцина, активизирующего родовую деятельность. А усиленно вырабатываемый в этот момент гормон стресса адреналин дополнительно уменьшит способность матки к сокращению. Более того, женщина в таком состоянии хуже идет на контакт с медицинским персоналом, что повышает риски неправильных действий роженицы во время прохождения малыша через родовые пути.
Грамотная психологическая подготовка должна включать:
- гизучение достоверных материалов о процессе родов, основах грудного вскармливания;
- разумный режим труда и отдыха, полноценный сон;
- концентрация на историях успешных родов;
- посещение психолога при наличии выраженного страха боли и негативных последствий родов, тревоги за здоровье малыша, а также других психологических проблем.
Чтобы правильно настроиться на роды, женщине очень важно в этот период быть довольной жизнью. В идеале беременная должна получать удовольствие от любого занятия, будь то спорт или готовка на кухне. Не следует доводить себя до переутомления и выраженного раздражения — лучше вернуться к занятию позже.
Если же стресс все же случился, постарайтесь эмоционально переключиться и расслабиться. В этом хорошо помогает масляная ароматерапия, дыхательная гимнастика или приятная прогулка на свежем воздухе.
Как выбрать роддом?
Многие женщины уже в первом или втором триместре знают, где будут рожать. В таком случае остается лишь в районе 36-й недели подойти к интересующему врачу для составления контракта. Если же вы планируете рожать бесплатно и остановили выбор на ближайшем профильном учреждении, достаточно вызвать скорую помощь, когда отойдут воды или начнутся схватки, и вас должны будут отвезти именно туда.
Единственное — стоит заранее уточнить, не переполнен ли этот роддом и не закрыт ли он на мойку.
Если же выбор вызвал затруднения, попробуйте мысленно или на бумаге «прогнать» кандидатов по ряду параметров:
- Стоимость услуг. В разных местах она может сильно и неожиданно варьироваться. Это актуально и в ситуации, если вы планируете рожать по ОМС, но, допустим, хотите занять одноместную платную палату или воспользоваться эпидуральной анестезией без показаний.
- Местоположение. Близость роддома к месту вашего проживания особенно важный фактор, если у вас не первые роды. Женщинам, ожидающим первенца, вряд ли грозит встреча с новорожденным прямо в машине скорой помощи, но вот об удобстве расположения медучреждения для родственников, которые вас будут встречать на выписке, вполне можно подумать. Но это, конечно, не приоритет, а вот желание как можно быстрее добраться с новоиспеченным комочком счастья домой может оказаться весьма весомым аргументом.
- Возможность присутствия мужа (родственников, доулы) на родах и в послеродовой палате. Общие действующие правила зависят от текущей эпидобстановки, но в каждом медицинском учреждении есть свои нюансы. Допустим, в одних местах представлены ВИП-палаты с отдельным входом, а в других путь к родильницам лежит чуть ли не через родзалы, и посещения в таких условиях весьма затруднительны. Партнерские роды сейчас практикуются практически повсеместно, но, например, в пик пандемии коронавирусной инфекции они были в большинстве учреждений запрещены.
- Уровень общего комфорта. Достаточно ли одноместных палат и родильных боксов или как обустроены палаты (родзалы) для нескольких мам. Уточните, где расположены душевые комнаты, туалет, есть ли родзал с отдельным санузлом.
- Особенности ведения родов: доступна ли эпидуральная анестезия, придерживаются ли принципов естественных родов (кладут ли ребенка сразу маме на живот, дают ли после рождения некоторое время отпульсировать пуповине, прикладывают ли малыша сразу к материнской груди), можно ли создать свою атмосферу (использовать аромалампу, музыкальное сопровождение, приглушенный свет).
- Есть ли необходимая аппаратура и специалисты для конкретно вашего случая. Допустим, не во всех роддомах у сотрудников достаточно опыта для приема женщин с многоплодной беременностью.
- Как отзываются рожавшие в этом роддоме мамы об акушерском и детском отделении, профессионализме и отношении к ним персонала, организации уборки и питания.
Еще один совет: заранее определитесь с поликлиникой, куда будете ставить на учет малыша, и педиатром. Это мероприятие необходимо организовать уже в первую неделю после выписки из роддома.
Что нужно взять с собой в роддом?
Если вы перехаживаете и вас кладут в медицинское учреждение для наблюдения, уточните, можно ли взять с собой продукты, помогающие шейке матки быстрее созреть. К ним относят финики, петрушку, ананасы (свежие, консервированные, сушеные), листья малины для заваривания, оливковое (льняное, кунжутное) масло.
В качестве дополнительного обезболивающего средства возьмите на роды ручной массажер с четырьмя шарами. В зависимости от ситуации, с его помощью партнер, вы или кто-то из медперсонала сможет более эффективно массировать вашу поясничную область для облегчения схваток. Также можно подумать о музыкальном сопровождении — небольшая колонка, смартфон с заранее подобранным плейлистом или плеер с атмосферными, любимыми вами мелодиями действительно могут помочь. И всему этому есть научное обоснование: массаж снижает болезненные ощущения и уменьшает длительность I и II этапа родов, а музыка хорошо расслабляет и придает женщине больше чувства контроля над процессом родов.
Совместное или раздельное пребывание в родильном доме?
После естественных неосложненных родов в большинстве случаев предусмотрено совместное пребывание мамы и ребенка в палате. Но если женщина слишком вымотана, чувствует необходимость восстановиться и морально подготовиться, ребенка по ее просьбе вполне могут взять на ночь в детское отделение без прямых медицинских показаний со стороны мамы или малыша.
Если же родильница перенесла КС, в любом случае ее некоторое время будут наблюдать в отделении реанимации. О совместном пребывании можно говорить только на вторые сутки после родов.
Мифы о подготовке к родам
В завершение темы развенчаем три самых распространенных заблуждения о подготовке к родам, чтобы избавить будущих мам от лишних переживаний и мук выбора:
- «До рождения нельзя ничего покупать малышу». Вариации этой фразы вы, вполне вероятно, услышите или уже слышали от бабушки, тети, соседки. Суеверие идет еще с древних времен. Оно гласит, что вещи для ребенка, которому только предстоит родиться, не наполнены его энергетикой и ими могут воспользоваться некие злые духи. Иногда утверждению ищут и более рациональные объяснения: допустим, что привлечение для покупок родственников укрепляет семейные связи. Но едва ли у работающих родных с современным ритмом жизни будет время хотя бы перестирать и перегладить все вещи малыша, которые пригодятся в самый тяжелый адаптационный период после роддома. Так что если вам удобнее совершить какие-то покупки или приготовления самостоятельно, смело действуйте — на процесс родов это может повлиять только положительно, ибо вы будете спокойны и уверены в завтрашнем дне.
- «Секс во время беременности опасен, особенно на последних сроках». Во-первых, самые непредсказуемые результаты могут быть у интимной близости в первом триместре беременности, сопряженном с немалым количеством рисков. Ну а во-вторых, с 37-й недели «мужетерапия» без презерватива не только разрешена, но и показана. Простагландины, содержащиеся в сперме мужчины, будут способствоватьподготовке шейки матки к родам, а если она уже готова и есть угроза перенашивания, интимная близость может помочь встрече с долгожданным малышом состояться быстрее. Конечно, это все при условии отсутствия противопоказаний к сексу и наличия взаимопонимания между супругами. Здесь также следует отметить, что, несмотря на прочное физиологическое обоснование, недавний научный обзор показал: половой акт на последних неделях беременности существенно не увеличивает частоту самопроизвольного начала родов.
- «В качестве сигнала о начале родов нужно ждать отхождения околоплодных вод». В общественном сознании закреплен стереотип, что первый признак начала родов — это обильное излитие околоплодных вод. Но это лишь один из вариантов. На самом деле при первых родах довольно часто вначале происходят схватки, а сам плодный пузырь акушеру-гинекологу на определенном этапе нередко приходится искусственно прокалывать. Также иногда околоплодная жидкость сочится в небольшом количестве, что тоже служит сигналом о скором появлении малыша на свет. Все варианты начала родов в обязательном порядке изучаются в рамках дородовой подготовки.
Следует понимать, что каждая из нас индивидуальна: что поможет одной женщине уменьшить болезненные ощущения во время родов, для другой может быть неэффективно. Поэтому в течение беременности желательно попробовать несколько методик подготовки и найти ту, которая будет по душе именно вам.
То же касается и новорожденного. Нужно заранее быть готовыми, что ребенок может отказаться от укачивающего центра, а приучение к раздельному сну в кроватке, вполне вероятно, потребует от мамы и папы немало терпения и сил. Но поверьте: при правильном подходе вы очень скоро научитесь предугадывать желания малыша и сполна почувствуете, что же это такое — счастье родительства.
Роды являются абсолютно естественным физиологическим актом и обычно не требуют дополнительного врачебного вмешательства, исключая лишь помощь акушерки. Но в ряде случаев, особенно если течение беременности было осложнено различными заболеваниями или имеется показание для операции кесарева сечения, обезболивание просто необходимо. Болезненные ощущения у женщин возникают во время схваток, когда длится первый этап родов, раскрывается шейка матки. Связаны они с сильным напряжением и сокращением маточной мускулатуры. В зависимости от величины болевого порога женщины, а также от индивидуальных психических реакций, могут быть как едва заметными, так и непереносимыми.
Причины родовых болей

По многолетним наблюдениям врачей и данным физиологов, многие женщины почти не испытывают боли во время схваток и потуг, ведут себя довольно активно или могут даже спать. Это нельзя назвать феноменом, так как источник родовых болей базируется в коре головного мозга и часто активируется страхом или уверенностью, что боль должна прийти.
На самом деле, при устранении психологических факторов, будущие матери испытывают лишь тянущие ощущения в районе поясницы, где находится нервный узел. В нем иннервированы все ответственные за женские внутренние органы окончания. Также появляются неприятные легкие боли внизу живота в те моменты, когда происходит схватка. Причины того, что более семидесяти процентов женщин испытывают сильные боли во время схваток, кроются в строении женского тела, малоподвижном образе жизни и предрассудках.
Ученые, изучавшие быт малочисленных народностей Амазонки и Крайнего Севера, где признаки цивилизации практически не заметны, были поражены тем, с какой легкостью туземки рожают детей. Они физически работают, довольно тяжело, до самого наступления схваток, затем уединяются на некоторое время и возвращаются с ребенком на руках. Никаких признаков мучений на их лицах не заметно. Происходит это, по мнению исследователей, по причине физической активности и отсутствия психологического воздействия на девочек.
В культурах таких народов процесс беременности и рождения ребенка воспринимается как само собой разумеющийся акт, которому не придается особого значения. И каждая девочка с детства знает, что точно так же, как окружающие ее мать, тетки и сестры, забеременеет и родит малыша. Конечно, в случае возникших осложнений, женщина чаще всего погибает, но в тех культурах смерть – абсолютно естественное явление, которому не придается особого значения.
В цивилизованных странах девочкам с детства внушается, на подсознательном уровне, с экрана телевизора и со страниц книг, что беременность и роды таят в себе немало опасностей и процесс рождения ребенка сопровождается огромными муками. К этому добавляется малоподвижный образ жизни большинства женщин, переедание и хронические заболевания. Все эти факторы в совокупности и создают предпосылки для болезненных родов.
Обезболивание без медикаментов
Итак, если у женщины все в порядке со здоровьем и нет никаких осложнений в процессе родовой деятельности, то можно попробовать избежать болезненных ощущений при помощи различных физиологических методов: массажа, водных процедур, гимнастики и специального дыхания.
Все процессы в организме взаимосвязаны: если женщина боится, то возникает спазм мускулатуры, провоцирующий возникновение кислородной недостаточности в кровеносных сосудах и острую боль. Напряжение лицевых мышц вызывает ответный спазм маточных и задержку раскрытия шейки матки. Исходя из этих данных, при возникновении схваток нужно расслабиться и успокоиться, чувствуя, что боль уходит с каждой минутой.
Конечно, сразу освоить такую технику нелегко, поэтому во время беременности надо обязательно посещать специальные курсы для будущих матерей, на которых обучают правильной тактике дыхания на разных этапах родов, показывают основные техники расслабления и упражнения для облегчения боли. Такие курсы можно и нужно посещать с партнером, так как многие упражнения построены на совместной работе.
Для физических упражнений не нужны никакие специальные приспособления, надо просто прислушиваться к себе и чаще менять позы, так как двигательная активность облегчает течение родов и уменьшает боли. Если врачом не назначен постельный режим, нужно больше ходить, лежать желательно только на боку. Сидеть нежелательно, так как при этом создается давление на промежность.
Очень многим женщинам помогают водные процедуры, но их можно проводить, только если не отошли воды, так как очень велик риск занести инфекцию. Теплая ванна с гидромассажем отлично снимает напряжение и помогает расслабиться, но при процедуре обязательно должен присутствовать либо партнер, либо кто-нибудь из медицинского персонала. Можно пользоваться и душевой кабиной, направляя струи воды на спину и низ живота. Вода должна быть температурой около тридцати шести градусов, чтобы не вызвать кровотечения.
Ароматерапия, самогипноз и другие техники, включая массаж, также достаточно эффективны для снятия сильных болевых ощущений. При желании, можно прибегнуть к самым разным техникам, чтобы минимизировать боль, но перед их применением обязательно надо поговорить с врачом, ведущим роды.
Медикаментозное обезболивание
Для медикаментозного обезболивания в процессе родов применяют методы анальгезии и анестезии. Различаются они тем, что при анальгезии используют препараты, уменьшающие болевые ощущения лишь частично, а при анестезии проводится полное обезболивание пациентки, зачастую с отключением двигательных функций и сознания.
Аналгезия проводится как во время схваток, так и в процессе родов, а анестезия чаще всего используется при операции кесарева сечения, то есть, во время родов. Отдельное место в этой классификации занимает эпидуральная анестезия – она применяется как для снятия болей во время схваток, так и для анестезии при родах или во время операции.
Минусы и плюсы медикаментозного обезболивания
Во время введения любого лекарства, в том числе и анальгетика, всегда существует риск проникновения его через плацентарный барьер и причинения вреда ребенку. В настоящее время почти все разрешенные для применения в процессе родовой деятельности препараты не опасны для младенцев, но могут вызвать незначительные отклонения в дыхательной системе и снижение общей оценки по шкале Апгар.
Часто при возникновении очень сильных болезненных ощущений во время схваток, врачи применяют наркотические анальгетики. Они не только действуют подобно спазмолитикам, снимая спазм мускулатуры шейки матки, но и на уровне мозговых рецепторов стимулируют схватки и значительно ослабляют боль. Вводятся эти препараты внутримышечно или внутривенно, многие женщины уже через пятнадцать минут отмечают снижение болезненности при схватках, появление легкой сонливости и умиротворения.
Однако, наркотические анальгетики проникают в полном объеме в кровь плода, провоцируя угнетение дыхательных функций и общее вялое состояние малыша. Проблема возникает еще от того, что препарат выводится из организма младенца в семь раз медленнее, чем у взрослого человека и поэтому сразу после рождения таким детям может понадобиться помощь реаниматолога. Зная о таких проблемах, врачи могут ввести в пупочную вену ребенка препарат-антагонист, чтобы ускорить выведение наркотика.
В случае слишком высокой тревожности и большого мышечного напряжения женщины, ей могут быть назначены легкие транквилизаторы, которые не обезболивают, а снимают напряжение. Инъекция такого лекарства обычно положительно действует на эмоционально лабильных, склонных к истерии женщин и оказывает легкий седативный эффект. Ребенку транквилизаторы могут навредить, вызвав аллергические реакции и депрессивные состояния. Тяжесть побочных действий зависит от величины дозы лекарства.
При родах врач может сделать инъекцию в область промежности, чтобы предотвратить резкую боль при ее растяжении или надрыве. Это делается в основном препаратом лидокаин или подобным ему. Он не вызывает побочных явлений и не вредит малышу, но и использоваться как эффективное обезболивающее тоже не может.
Конечно, при очень сильных, непереносимых болях или долгих родах роженица вправе попросить сделать ей инъекцию наркотического препарата, но будущая мать должна помнить, что вред от препарата для малыша может быть непоправимым. Поэтому перед родами надо сделать все, что необходимо для обеспечения нормального развития родового процесса, попробовать все техники расслабления и дыхания, снимающие боль. Ведь восстановление нормального состояния ребенка после осложнения при применении наркотических анальгетиков может быть достаточно длительным и трудным.
Эпидуральная анестезия
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Общая анестезия
Такого рода анестезия обычно проводится только в случае операционного вмешательства, пациентка при этом находится под наркозом, без сознания и ничего не чувствует. Во время операции еда или жидкость из желудка роженицы может попасть в легкие, поэтому во время родов будущей матери не рекомендуется ничего есть или пить. Можно лишь полоскать рот в случае сильной жажды. Если же врачи не знают, употребляла ли пациентка пищу, то во время кесарева сечения ей в трахею введут специальную трубку для предохранения легких. Общая анестезия обычно не влияет на состояние ребенка, так как препараты вводятся уже непосредственно в операционной и времени обычно проходит очень немного.
Каковы бы не были причины, по которым женщина прибегает к применению обезболивания во время родов, она непременно должна быть проинформирована обо всех возможных осложнениях и побочных действиях вводимых препаратов и их влиянии на организм ребенка. Недопустимо применять любой вид анестезии без согласия пациентки, если она находится в сознании. Исключение составляют экстренные ситуации, угрожающие жизни матери.
Сегодня партнёрские роды – довольно распространённое явление. В России они появились значительно позже, чем в Европе и Америке, но достаточно быстро набрали свою популярность. Попробуем разобраться, почему.
Партнёрские роды по-другому называют семейно-ориентированными родами. Если обычно женщина рожает в одиночку, находясь под присмотром акушеров и гинекологов, то партнёрские роды допускают присутствие близкого человека рядом с роженицей на протяжении всего периода родов. Чаще всего это муж, но в качестве партнёра может быть и любой другой человек: мама, сестра, близкая подруга или же психолог. Главное, чтобы рядом с этим человеком женщина чувствовала себя комфортно.
Именно благодаря тому, что рядом с роженицей находится помощник, который выполняет её просьбы, контролирует состояние и поддерживает настрой, она полностью концентрируется на родовом процессе, что может сделать его комфортным и даже приятным. Поэтому такие роды рекомендуют многие врачи, психологи, а также рожавшие таким образом женщины.
Каковы задачи партнёра на семейно-ориентированных родах?
Стоит отметить, что партнёрские роды – это не своеобразное развлечение. Будучи подготовленным к данному процессу, партнёр оказывает роженице моральную поддержку и помощь в случае необходимости, а не просто наблюдает роды со стороны.
Женщину нужно сопроводить в приёмное отделение родильного дома, когда у неё начались схватки либо же отошли воды со слизистой пробкой. При этом желательно, чтобы она не была вынуждена тащить все собранные сумки самостоятельно, а их достаточно много, и они могут быть тяжёлыми.
Некоторые женщины, особенно если они рожают впервые, могут эмоционально воспринять начало родов и запаниковать. В таком случае роженицу необходимо успокоить, проследить, все ли вещи собраны и оперативно выдвигаться в роддом. Партнёр должен действовать спокойно и без лишней суеты, чтобы лишний раз не нервировать женщину.
На протяжении родов партнёр контролирует состояние и самочувствие роженицы, чтобы позвать медицинский персонал при необходимости.
В процессе родов женщина сильно устаёт и не в состоянии контролировать ситуацию. Поэтому на партнёра возлагается обязанность отмечать время схваток и интервал между ними, а также следить, чтобы роженица ходила в туалет. Иногда женщины испытывают сильные болевые ощущения, но не дифференцируют их, а они могут быть вызваны из-за того, что мочевой пузырь наполнен. Партнёр ежечасно предлагает роженице сходить в туалет. При этом желательно сопровождать её туда, чтобы поддержать, если по пути женщину застанет схватка.
По просьбе роженицы нужно дать ей попить. Не стоит забывать, что многих женщин во время родов одолевает жажда, поэтому в роддом с собой необходимо взять достаточное количество воды.
Чтобы периоды родов быстрее сменяли друг друга, врачи рекомендуют больше ходить и использовать фитбол. В процессе ходьбы или упражнений может начаться схватка, поэтому женщина может потерять равновесие. Нужно быть рядом с роженицей во время выполнения физических нагрузок, чтобы поддержать её.
Партнёр чётко должен выполнять указания врачей, чтобы не помешать их деятельности. Не нужно высказывать собственное мнение, что-то советовать и мешать медицинскому персоналу выполнять свою работу. Врачи знают, как вести роды и что лучше сделать для рождения здорового малыша, а излишняя суета их только отвлекает.
Ну и, конечно, первоочередная задача – обеспечение спокойствия и комфорта для женщины. Нужно разговаривать с роженицей, держать её за руку, а также можно выполнять дыхательные упражнения во время схваток вместе с ней и делать ей массаж. Со специальными массажными техниками для рожениц можно ознакомиться на подготовительных курсах, а также при помощи различных обучающих материалов.
Исключительно грудное вскармливание — грудное вскармливание без докармливания другой едой или допаивания, в том числе и водой (за исключением лекарств или витаминов и минеральных добавок; допускается также сцеженное или донорское грудное молоко, в том числе обогащенное). Преимущественно грудное вскармливание — грудное вскармливание с допаиванием водой.
Грудное вскармливание — исключительно грудное вскармливание, либо преимущественно грудное вскармливание.
Смешанное вскармливание — кормление ребенка грудным молоком (в том числе материнским сцеженным или донорским) в любом сочетании с адаптированной молочной смесью.
Искусственное вскармливание — кормление ребенка только детскими молочными смесями.
Термин «грудное вскармливание» является общепринятым и, в отличие от термина «естественное вскармливание», более широким понятием. Он подразумевает кормление ребенка не только непосредственно из груди матери («естественное вскармливание»), но и сцеженным материнским или донорским молоком.
Организация грудного вскармливания
В ноябре 2017 г. ВОЗ выпустила новое руководство, в котором обновила рекомендации по поддержке грудного вскармливания. В документе была подтверждена важность раннего начала грудного вскармливания и внесено уточнение о его начале в течение первого часа после рождения ребенка, а также контакта кожа-к-коже (в первые 10 мин после родов), продолжительностью не менее 2 ч, которые должны осуществляться под наблюдением медперсонала. Десять шагов успешного грудного вскармливания (ВОЗ, обновление 2018)
-
- В полной мере соблюдать Международный кодекс маркетинга заменителей грудного молока и соответствующие резолюции Всемирной ассамблеи здравоохранения.
- Иметь зафиксированную в письменном виде политику в отношении практики грудного вскармливания и доводить ее до сведения всего медико-санитарного персонала.
- Создать постоянный мониторинг и систему управления данными.
- Обеспечить наличие у персонала достаточных знаний, компетентности и навыков в вопросах поддержки грудного вскармливания.
- Информировать всех беременных женщин и их семьи о важности и методах грудного вскармливания.
- Содействовать немедленному и непрерывному контакту «кожа-к-коже» и поддерживать матерей начинать грудное вскармливание как можно быстрее после рождения ребенка.
- Помогать матерям начать и сохранять грудное вскармливание и преодолевать возникающие трудности.
- Не давать новорожденным, находящимся на грудном вскармливании, никакой иной пищи или жидкости, кроме грудного молока, за исключением случаев медицинских показаний.
- Практиковать совместное пребывание матери и новорожденного 24 ч в сутки.
- Поддерживать матерей своевременно распознавать сигналы ребенка о его готовности к кормлению.
- Информировать матерей по вопросам использования и рисков применения бутылочек для кормления, сосок и пустышек.
- После выписки из родильного дома родители должны иметь возможность получать своевременную поддержку в вопросах грудного вскармливания.
В документе также отмечено, что в случае временного разлучения матери со своим ребенком ее необходимо обучить технике сцеживания грудного молока как способу поддержания лактации, а для докорма по медицинским показаниям у доношенных младенцев может быть использована чашка, ложка, либо бутылка с соской. В Российской Федерации поддерживаются основные принципы ВОЗ по поддержке грудного вскармливания. В родильном доме с целью успешного становления достаточной по объему и продолжительности лактации необходимо:
- выкладывать здорового обнаженного новорожденного ребенка на живот или грудь матери после неосложненных родов на срок от 40 мин до 2 ч (ребенок должен быть обсушен, укрыт теплой сухой пеленкой и/или одеялом, на голову должна быть надета шапочка);
- первичную обработку новорожденного, антропометрию и пеленание проводить не менее чем через 1 ч от момента рождения, после контакта с матерью;
- обучать матерей технике кормления ребенка грудью и сохранению лактации даже в случае временного (по медицинским показаниям) разделения матери и ребенка (Методическое письмо Министерства здравоохранения и социального развития РФ от 13.07.2011).
Необходимо обеспечивать преемственность в работе женской консультации, акушерского стационара, детской поликлиники и детского стационара. Важно исключить рекламу заменителей грудного молока, бутылочек, пустышек и сосок в медицинской организации (памятки, буклеты, лекции и беседы, бесплатное распространение образцов и др.).
С целью осуществления свободного вскармливания «по требованию» здоровый ребенок после рождения должен переводиться вместе с матерью в палату совместного пребывания. Показано, что при свободном вскармливании объем лактации превышает таковой при вскармливании по часам. Раннее прикладывание к груди и кормление «по требованию» являются ключевыми факторами обеспечения полноценной лактации и способствуют становлению тесного психоэмоционального контакта между матерью и ребенком. В этот период крайне важно не докармливать ребенка молочной смесью, введение которой сравнимо с «метаболической катастрофой». В первые недели жизни новорожденного целесообразно придерживаться свободного вскармливания, прикладывая ребенка к груди не реже чем через 1,5–2 ч днем и через 3–4 ч ночью. В ночное время в крови у женщины повышается концентрация пролактина, который способствует синтезу грудного молока. Это особенно важно в период становления лактации. В дальнейшем, на фоне полноценной лактации, мать и ребенок выбирают комфортное для них «расписание», при котором дневные кормления осуществляются, как правило, через 2,5–3,5 ч, а ночной интервал увеличивается. Ночью в грудном молоке значимо повышается концентрация мелатонина — основного гормона, регулирующего сон. Важно помнить, что плач ребенка не всегда обусловлен чувством голода и может быть вызван другими причинами: например, потребностью в контакте с матерью, младенческими коликами, дискомфортом, переменой обстановки, перегревом или охлаждением ребенка, болью и др. Принято считать, что в процессе каждого кормления первые порции молока («переднее» молоко) содержат больше углеводов, а последние («заднее» молоко) богаты жиром. Однако исследования показали, что в течение одного кормления синтезируется молоко одного состава, но при длительных перерывах между кормлениями часть жировых глобул оседает на стенках молочных протоков, поэтому в полости остается обедненное по жировому компоненту «переднее молоко», которое ребенок и высасывает в начале кормления. По мере продолжения сосания жировые глобулы начинают отрываться от стенок и смешиваются с молоком, «делая» его более жирным. Именно поэтому в «задних» порциях молока концентрация жира выше. Различия в составе молока касаются и гормонов, в частности грелина и лептина, принимающих участие в регуляции аппетита. В первых порциях молока содержится больше грелина, стимулирующего аппетит, а в последующих — лептина — гормона насыщения. При частом прикладывании ребенка к груди, а также частой смене груди во время одного кормления, разделение на «переднее» и «заднее» молоко практически нивелируется.
В роддоме медицинский персонал (консультанты по грудному вскармливанию) должен обучить женщину правильному прикладыванию ребенка к груди. В начале становления лактации важно избежать раздражения и трещин сосков, затрудняющих процесс кормления. Единственно доказанным фактором риска появления трещин сосков является неправильная техника кормления. При необходимости остановить кормление матери следует аккуратно ввести свой палец в угол рта ребенка и осторожно освободить грудь, чтобы предупредить травматизацию соска. Дополнительным фактором, способствующим возникновению трещин, является мытье груди до и после кормления. При этом смывается защитная смазка, выделяемая железами Монтгомери. В связи с этим вполне достаточным считается прием гигиенического душа 1–2 раз в день. Препятствовать эффективному сосанию может короткая уздечка языка у новорожденного. В таких ситуациях ее необходимо подрезать в условиях стационара или стоматологического кабинета.
Гипогалактия и показания к введению докорма
Первоначальная потеря (8–10%) массы тела новорожденного ребенка не является абсолютным показанием к введению ему докорма адаптированной смесью. Для более точной оценки динамики массы тела можно использовать данные, полученные при обследовании более 160 000 здоровых детей , которые свидетельствуют, что при оптимальной поддержке грудного вскармливания первоначальная убыль массы тела составляет в среднем 5,5% (при этом после вагинальных родов — меньше, чем после оперативных). На основании полученных результатов были разработаны почасовые номограммы потери массы тела для здоровых новорожденных, согласно которым первоначальная потеря массы тела не должна превышать 75-й центиль, или 5–6% через одни сутки после рождения, 7–8% — через двое суток, 9–10% — через трое суток и более (рис. 3.1). При более высоких значениях убыли первоначальной массы тела ставится вопрос о назначении докорма.
Возможные показания к введению докорма в раннем неонатальном периоде со стороны ребенка:
- гипогликемия, в том числе бессимптомная (клинический протокол «Диагностика и лечение гипогликемии новорожденных», 2015);
- симптомы, указывающие на недостаточное потребление молока (протокол Международной академии медицины грудного вскармливания, 2017):
- клинические или лабораторные признаки обезвоживания (вялость, сухость слизистых оболочек, урежение мочеиспусканий, повышение уровня натрия в сыворотке крови);
- потеря массы тела ниже 75-го перцентиля (начиная с рождения), а также после 5 сут более чем на 8–10%;
- гипербилирубинемия, связанная с недостаточным потреблением грудного молока (начинается на 2–5-й день жизни, сопровождается потерей массы, задержкой стула и недостаточным мочеиспусканием);
- стул менее 4 раз за первые 4 сут жизни или продолжение отхождения мекония на 5-е сут.
Со стороны матери:
- отсроченная лактация;
- первичная железистая недостаточность (первичная гипогалактия встречается менее чем у 5% женщин);
- патология грудных желез; операции, ведущие к недостаточной выработке молока;
- нестерпимая боль во время кормления, не связанная ни с какими вмешательствами;
- тяжелые хронические заболевания матери, оказывающие влияние на лактацию (эндокринные и др.).
Выбор докорма
Предметом первого выбора для докорма следует считать сцеженное материнское молоко (молозиво), которое необходимо использовать в случаях неэффективного сосания: при вялости ребенка, втянутом или крупном соске и других проблемах, возникающих при кормлении. Лишь при отсутствии молозива (молока) в груди матери после кормления для докорма ребенка используется адаптированная молочная смесь или гипоаллергенная смесь, если ребенок находится в группе риска по развитию аллергических заболеваний. Ряд отечественных и зарубежных педиатрических школ считают, что гипоаллергенным смесям следует отдавать предпочтение, учитывая высокую проницаемость кишечного барьера в первые 7–10 дней жизни ребенка. Обоснованным является индивидуальный подход: в каждом конкретном случае медицинский работник должен определить, превышают ли клинические преимущества использования смеси потенциальные негативные последствия ее применения. В соответствии с протоколом Международной академии медицины грудного вскармливания (ABM Clinical Protocol #3, 2017), для выбора докорма рекомендован следующий подход:
- предметом первого выбора должно быть сцеженное материнское молоко;
- при недостаточном объеме материнского молозива (молока) следует отдавать предпочтение донорскому молоку (при его наличии);
- при отсутствии донорского молока адаптированные смеси на основе гидролизата белка являются наиболее предпочтительными по сравнению со стандартными молочными смесями, так как они исключают ранний контакт с цельным коровьим молоком и способствуют более быстрому снижению уровня билирубина.
Кормление ребенка сцеженным грудным молоком
В случае раздельного пребывания матери и ребенка или невозможности прикладывания ребенка к груди мать следует обучить технике ручного или аппаратного сцеживания и начать его в первый час после рождения ребенка. Медицинские показания для кормления ребенка сцеженным грудным молоком (или противопоказания к кормлению непосредственно из груди матери)
- тяжелое состояние новорожденного; • отдельные врожденные пороки развития челюстнолицевого аппарата,
- гестационный возраст менее 32 нед;
- затянувшаяся гипербилирубинемия (более 3 нед), связанная с составом грудного молока (отдельные компоненты грудного молока снижают активность ферментов, участвующих в конъюгации непрямого 25 билирубина), когда уровень билирубина превышает 250 мкмоль/л; при этом с лечебно-диагностической целью возможно кормление ребенка сцеженным пастеризованным грудным молоком в течение 1–3 сут;
- болезни ребенка, связанные с нарушением аминокислотного обмена (фенилкетонурия, тирозинемия, болезнь кленового сиропа, другие аминоацидопатии и органические ацидурии), когда сцеженное молоко используется в сочетании со специализированным лечебным продуктом и строго дозируется.
Выделяют ряд состояний, требующих частичного или полного кормления ребенка сцеженным грудным молоком: выход женщины на работу/учебу, кормление близнецов (при невозможности одновременного кормления из груди), наличие трещин сосков и др. При вскармливании сцеженным грудным молоком для сохранения лактации необходимо регулярное, максимально полное сцеживание молока из двух молочных желез, не реже каждых 3–3,5 ч. Установлена микробиологическая безопасность сцеженного грудного молока для грудного ребенка при условии соблюдения всех правил его сбора и сроков хранения. Замороженное грудное молоко по питательной ценности лишь незначительно уступает нативному молоку. Его биологическая ценность также находится на достаточно высоком уровне.
Индивидуальный банк грудного молока является удобным и современным способом сохранения грудного вскармливания у ребенка в различных жизненных ситуациях, не позволяющих осуществлять полноценное кормление из груди матери. Индивидуальный банк грудного молока представляет собой запасы замороженного материнского грудного молока, размещенные порционно в стерильные емкости, хранящиеся при низких температурах в бытовой морозильной камере холодильника (-18…-20°C) и готовые к использованию для кормления ребенка.
- Обработка рук и груди перед сцеживанием. Перед сцеживанием необходимо вымыть руки с мылом, мытье молочной железы не является обязательным.
- Техника сцеживания. Разница в степени микробного загрязнения молока, полученного путем ручного или аппаратного сцеживания, отсутствует. Нет необходимости удалять первые капли молока в начале сцеживания: они не являются более контаминированными, чем последующие порции.
- Хранение. Сцеживание и сбор грудного молока осуществляется в специальные стерильные индивидуальные емкости (контейнеры) из стекла, полипропилена (в том числе мягкого), не содержащего бисфенола A, или другого разрешенного пищевого пластика. Емкости со сцеженным молоком должны быть промаркированы (дата сцеживания). Допускается хранение закрытых емкостей с молоком:
- при комнатной температуре в течение 4 ч;
- в холодильнике при температуре 4 ± 2°С не более 24 ч; • в морозильной камере при температуре -18°C в течение 3–12 мес (оптимально не более 3 мес). Хранящиеся в холодильной камере емкости со сцеженным молоком можно дополнять до объема 150 мл новыми порциями грудного молока в течение не более чем 24 ч от момента сцеживания первой порции. Свежесцеженное молоко может быть добавлено только после его предварительного охлаждения в холодильной камере. Не следует заполнять контейнер до самого верха, так как во время замораживания объем молока несколько увеличивается. Особый запах хранящегося молока (связанный с незначительным гидролизом жира и окислением жирных кислот) и возможное его расслоение не является признаком его недоброкачественности.
- Размораживание. Размораживать емкости с грудным молоком следует в холодильнике при температуре 4 ± 2°C до полного его оттаивания с последующим подогревом до температуры кормления под струей теплой воды или в емкости с теплой водой (при температуре не более 37–40°C), а также в подогревателе для детского питания. Медленное размораживание молока приводит к меньшей потере жира. Размораживание в микроволновой печи не запрещено, но может приводить к неравномерному разогреву и частичному снижению активности иммунных факторов в молоке. Размороженное и подогретое молоко следует использовать сразу, повторное замораживание молока и его хранение в холодильнике до следующего кормления недопустимо. Недопитое ребенком молоко через 1–2 ч после кормления следует вылить. Не подвергавшееся подогреву размороженное грудное молоко допускается хранить в холодильнике при температуре 4 ± 2°C не более 24 ч.
Противопоказания к грудному вскармливанию
В соответствии с рекомендациями ВОЗ, женщины с вирусом иммунодефицита человека (ВИЧ) могут кормить ребенка грудью, если они получают антиретровирусную терапию. В Российской Федерации ВИЧ-инфицирование матери является абсолютным противопоказанием для кормления ребенка грудным молоком. Также ребенок не прикладывается к груди матери из группы высокого риска, не прошедшей 3-кратного дородового тестирования на ВИЧ, до момента получения отрицательного результата в родильном доме (Рекомендации по проведению профилактики передачи ВИЧ-инфекции от матери к ребенку, 2015).
Абсолютными противопоказаниями являются острые психические расстройства у женщин, особо опасные инфекции (тиф, холера и др.), открытая форма туберкулеза, а также носительство Т-лимфотропного вируса.
Возможными противопоказаниями к грудному вскармливанию со стороны матери являются следующие состояния или заболевания: эклампсия, обильное кровотечение во время родов и послеродовом периоде, выраженная декомпенсация при хронических заболеваниях сердца, легких, почек, печени, тяжелое состояние женщины при инфекционных заболеваниях. Такие заболевания кормящей матери, как краснуха, ветряная оспа, корь, эпидемический паротит, простой герпес, острые кишечные и респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, не являются противопоказанием к кормлению грудью при соблюдении правил общей гигиены. Однако при наличии герпетических высыпаний на коже в области груди кормление из нее временно прекращается. При цитомегаловирусной инфекции вирус активно выделяется с грудным молоком, но заболевание у ребенка протекает, как правило, кратковременно и бессимптомно, поэтому, согласно международным рекомендациям, серопозитивные матери могут кормить грудью доношенных детей (польза превышает риск негативных последствий). При гепатите В у женщин грудное вскармливание возможно при проведении вакцинации в сочетании с введением специфического иммуноглобулина после рождения ребенка. Вероятность инфицирования вирусом гепатита С через грудное молоко минимальна. Но при остром течении гепатита В и С, а также в случае развития мастита или при кровоточивости сосков грудное вскармливание следует временно прекратить. Мать может кормить грудью при закрытой форме туберкулеза, если ребенок привит, а женщина получает соответствующее лечение препаратами, не имеющими противопоказаний для грудного вскармливания.
Не рекомендуется прекращать кормление ребенка грудью и при маститах в сочетании с проводимым лечением матери, которое совместимо с грудным вскармливанием.
Противопоказаниями к кормлению грудью является прием матерью ряда лекарственных средств, не совместимых с грудным вскармливанием. Если лекарственное средство/ биологическая активная добавка входит, согласно инструкции и Государственному реестру лекарственных средств , в категорию «противопоказаны к кормлению грудью» — грудное вскармливание следует прекратить на период приема данного средства. В случаях когда в инструкции указано «назначать с осторожностью» при кормлении грудью — вопрос о продолжении грудного вскармливания должен быть решен в индивидуальном порядке. Во время приема медикаментозных препаратов матерью необходимо внимательное наблюдение за ребенком с целью своевременного обнаружения их побочных эффектов.
Учитывая негативное воздействие табачного дыма, смолы и никотина на организм ребенка и лактацию, курящим женщинам в период лактации важно отказаться от курения. Никотин и его активный метаболит — котинин — выделяются с грудным молоком и не исчезают из него в течение суток. Никотин может снижать объем вырабатываемого молока и тормозить его выделение, а также вызывать у ребенка беспокойство, кишечные колики и приводить к низким темпам нарастания массы тела. У курящих женщин понижен уровень пролактина, что может сокращать период лактации, также снижена концентрация микронутриентов в грудном молоке по сравнению с некурящими. Содержание вредных веществ в грудном молоке будет меньше, если женщина выкуривает сигарету сразу после кормления грудью, а не до него. Не должны кормить ребенка грудью матери, страдающие алкогольной и наркотической зависимостью.
Возможна организация грудного вскармливания и при оперативных родах. Если операция проводилась под спинальной или эпидуральной анестезией, прикладывание ребенка к груди осуществляется непосредственно в родовом зале, при наркозе матери — через 4–6 ч после окончания его действия. Если ребенок не может быть приложен к груди в эти сроки, важно организовать сцеживание молозива в первые 6 часов после родов.
Абсолютные противопоказания к грудному вскармливанию со стороны ребенка:
- классическая галактоземия и подозрение на ее наличие (до момента получения результата неонатального скрининга);
- врожденная алактазия;
- глюкозо-галактозная мальабсорбция;
- болезнь включений микроворсинок, врожденная пучковая энтеропатия;
- нарушение окисления жирных кислот с различной длиной цепи.
Продолжительность грудного вскармливания. ВОЗ и ЮНИСЕФ уделяют большое внимание продолжению грудного вскармливания у детей старше одного года жизни, рекомендуя поддерживать этот процесс до двух лет и более. В документах Европейского общества детских гастроэнтерологов, гепатологов и нутрициологов (European Society of Paediatric Gastroenterology, Hepatology and Nutrition, ESPGHAN) указано, что оптимальную продолжительность грудного вскармливания каждая пара мать-ребенок определяет для себя самостоятельно. По мнению некоторых отечественных педиатров, продолжительность грудного вскармливания может составлять 1,5–2 года при условии кратности прикладывания к груди на втором году жизни не более 2–3 раз/сут. Прекращать грудное вскармливание не рекомендуется во время болезни ребенка и других стрессорных ситуаций.


